Вся информация про синдром Чедиака-Хигаси
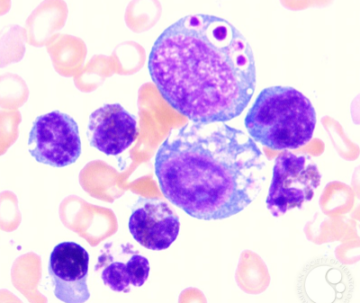
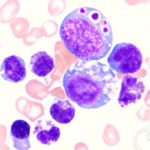
Синдром Чедиака-Хигаси относится к первичным иммунодефицитам и является тяжелым наследственным заболеванием, связанным с патологическими изменениями в составе крови. Нарушения проявляются в восприимчивости организма к инфекциям различного вида, что обусловлено снижением иммунитета у таких больных. Происходит это потому, что в нейтрофилах, ответственных за защитные действия крови, накапливается избыточное количество аномальных гранул. Такие гранулы имеют большой размер и не дают клеткам свободно проникать в ткани через суженный эндотелий. Причиной их появления является патологическая мутация гена, который отвечает за синтез лизосомальных ферментов.
Содержание
Нейтрофилы относятся к белым клеткам крови (лейкоцитам) и выполняют в организме важнейшие функции, связанные с иммунной системой. При нарушении их работы повышается не только склонность к вирусным и бактериальным инфекциям, но и риск возникновения злокачественных образований. Со временем заболевание прогрессирует, и патологические гранулы поражают эритроциты, тромбоциты и клетки кожи.
Такая ситуация приводит к тяжелым осложнениям, связанным с работой важнейших систем организма.Причины заболевания
 Синдром Чедиака-Хигаси проявляется в самом раннем возрасте, поскольку является врожденным и наследственным. Передается от родителей по аутосомно-рецессивному типу. Это означает, что заболевание может наследоваться только в том случае, если оба родителя имеют измененный ген. Но даже в этом случае вероятность того, что ребенок будет носителем мутантного гена, составляет 50%. Если такое все же произошло, то лишь в половине случаев унаследованный ген провоцирует появление аномальных гранул и последующее развитие заболевания. Именно по этой причине такая патология встречается достаточно редко.
Синдром Чедиака-Хигаси проявляется в самом раннем возрасте, поскольку является врожденным и наследственным. Передается от родителей по аутосомно-рецессивному типу. Это означает, что заболевание может наследоваться только в том случае, если оба родителя имеют измененный ген. Но даже в этом случае вероятность того, что ребенок будет носителем мутантного гена, составляет 50%. Если такое все же произошло, то лишь в половине случаев унаследованный ген провоцирует появление аномальных гранул и последующее развитие заболевания. Именно по этой причине такая патология встречается достаточно редко.
Вероятность заболевания не зависит от пола, от синдрома Чедиака-Хигаси страдают в равной степени и мальчики, и девочки. Не отмечена потенциальная зависимость данного вида мутации и от расовой принадлежности пациента. Можно лишь говорить о некоторой связи мутаций любого типа с повышенным радиационным фоном в определенной местности.
Симптомы
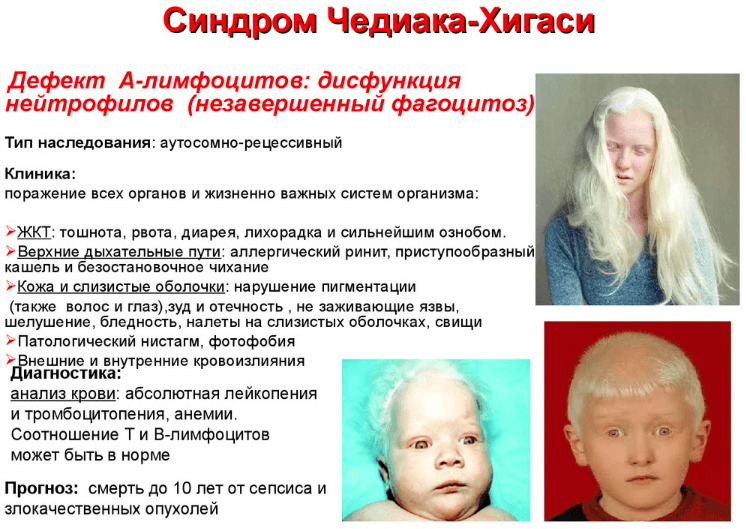
 Само по себе наличие мутантного гена внешне никак не проявляется и беспокойства не вызывает. Но если генная патология вылилась в заболевание, то клиническая картина выглядит достаточно ярко. Самым заметным симптомом является изменение пигментации на закрытых участках кожи, а также в волосах и даже глазах. Кожа приобретает неестественный белый цвет, а в глазах появляется красноватый оттенок. Кроме того, органы зрения становятся чувствительными к свету. При ярком освещении проявляются следующие симптомы:
Само по себе наличие мутантного гена внешне никак не проявляется и беспокойства не вызывает. Но если генная патология вылилась в заболевание, то клиническая картина выглядит достаточно ярко. Самым заметным симптомом является изменение пигментации на закрытых участках кожи, а также в волосах и даже глазах. Кожа приобретает неестественный белый цвет, а в глазах появляется красноватый оттенок. Кроме того, органы зрения становятся чувствительными к свету. При ярком освещении проявляются следующие симптомы:
- слезоточивость;
- нервные тики;
- блефароспазм (непроизвольное зажмуривание глаз в связи с мышечным спазмом век).
Воздействие патологии на кожу не ограничивается лишь бледностью. В связи со значительным снижением иммунитета, в том числе и против грибковых заболеваний, кожа начинает шелушиться, появляются плохо заживающие язвочки, пустулы и папулы. Часто это является результатом деятельности стрептококков. Возможно появление желтоватых корочек. Все это сопровождается нестерпимым зудом и отечностью. На слизистых оболочках грибковые поражения вызывают раздражения и свищи.
На фоне ослабленного иммунитета возникают затруднения с пищеварением. При этом появляются соответствующие симптомы пищевого расстройства:
- тошнота;
- рвота;
- диарея.
Кроме того, диарея часто приводит к сильнейшему обезвоживанию организма, что само по себе достаточно опасно для здоровья.
Об инфекционном поражении верхних дыхательных путей свидетельствует хрипы, часто сопровождаемые лихорадкой. Также наблюдаются признаки, характерные для ОРЗ:
- приступообразный кашель;
- постоянный насморк;
- чихание.
Дают о себе знать и аллергические проявления ринита, особенно в весенний период.
Патология часто сопровождается восходящими инфекциями мочевыводящих путей:
- уретриты:
- циститы;
- пиелонефриты.
Вторичные заболевания этой группы проявляются в болезненном и затрудненном мочеиспускании. Моча может иметь примеси крови и (или) гноя.
Еще одним характерным признаком заболевания является увеличенная селезенка, по причине нарушения в органе функций фагоцитов.Нередко заболевание сопровождается анемией, симптомами которой является слабость и значительное снижение работоспособности.
К внешним признакам относится бледность кожных покровов и слизистых оболочек.
При тромбоцитопении возникают локальные кровоизлияния, как внутренние, так и наружные. Данное вторичное заболевание осложняется нарушениями в работе внутренних органов.
Как правило, при синдроме Чедиака-Хигаси в первую очередь страдает самый ослабленный орган.
Болезнь может повлиять даже на умственные способности, так как часто приводит к периферической невропатии и мозжечковой дисфункции.
Диагностика
При подозрении на синдром Чедиака-Хагаси необходимо собрать анамнез, в том числе семейный. Косвенным подтверждением предварительного диагноза могут стать сведения о родственниках, страдавших ранее данным заболеванием или имевших аналогичные симптомы. Это имеет смысл потому, что заболевание имеет сугубо наследственное происхождение.
Далее маленькому пациенту предстоит пройти ряд исследований.- Иммунологические исследования на соотношение B и T лимфоцитов. Таким образом определяется иммунодефицитное состояние, однако зачастую при данном синдроме этот показатель не имеет отклонений.
- Общий анализ крови необходим для получения сведений о составе крови, в особенности об объеме эритроцитов и лейкоцитов. При анемии будут понижены эритроциты, а при лейкопении обнаружится дефицит лейкоцитов.
- Биохимический анализ крови дает информацию об уровне почечных ферментов.
- УЗИ для выявления возможных образований как злокачественного, так и доброкачественного характера. Отсюда же получают сведения и о возможных патологиях внутренних органов.
- Рентген применяется для оценки состояния легких и сердца. При синдроме Чедиака-Хигаси снижается уровень гемоглобина, что приводит к увеличению размеров сердца.
- ЭКГ дает возможность выявить другие заболевания сердца, а также отследить взаимосвязь электрического импульса с миокардом.
Окончательное решение в постановке диагноза при данной патологии принимает врач генетик, поскольку причина заболевания кроется в нарушении гена, и гематолог, так как болезнь связана с заболеванием крови.
Для постановки диагнозов вторичных заболеваний могут быть привлечены другие специалисты: ЛОР, дерматолог и офтальмолог.Лечение
Эффективного средства для лечения первопричины синдрома Чедиака-Хигаси не существует, поскольку заболевание является генетическим. Вторичные заболевания развиваются в зависимости от индивидуальных особенностей организма, и терапия направлена на их подавление и профилактику.
- Синдром характерен развитием инфекционных заболеваний, поэтому одной из важнейших задач является профилактика заражения вирусами и болезнетворными бактериями. Для этой цели применяются иммуностимуляторы и комплексы витаминов. В случае заражения назначается курс лечения антибиотиками.
- Плазма и эритроцитарная масса применяется при тяжелой форме анемии.
- Для лечения злокачественных опухолей применяется химиотерапия и, если возможно, хирургическое вмешательство. Применение лучевой терапии при синдроме Чедиака-Хигаси крайне нежелательно, так как этот метод пагубно воздействует на состав крови, которая и без того подвержена патологическим изменениям.
- Необходимо избегать яркого света, чтобы не раздражать глаза. В солнечную погоду необходимо защищать открытые участки кожи от воздействия солнечных лучей. Загорать при данном заболевании недопустимо. Для защиты глаз рекомендуется использовать солнцезащитные очки.
Донором может стать родственник или любой другой человек, совместимый с пациентом по локусу D. Операция позволяет восполнить нехватку NK-клеток, повысить иммунитет и гемопоэтические функции.
Если на фоне патологии обнаружен гемофагоцитарный синдром, то назначается полихимиотерапия, включающая в себя глюкокортикосероиды. Препараты этой группы способствуют повышению иммунитета, воздействуют на кору надпочечников и улучшают состав крови.



Меры профилактики
При данном заболевании профилактические меры направлены, в основном, на предотвращение инфекционных заболеваний.
Необходимо также избегать травм и порезов.
Ребенок нуждается в постоянном уходе и заботе. Регулярное посещение иммунолога и гематолога является обязательным.
Такие меры способны, по крайней мере, улучшить качество жизни маленького пациента.
Что касается профилактики первопричины патологии, то здесь речь может идти лишь о консультациях со специалистом на этапе планирования семьи.Возможные осложнения и прогноз
Заболевания является практически неизлечимым, и около 85% детей не доживают до 10-летнего возраста. Основными причинами смерти являются обострения инфекционных заболеваний, раковые опухоли и гемморагический синдром. Пересадка костного мозга дает некоторые надежды, у пациента увеличивается продолжительность и качество жизни. Однако процент полного исцеления крайне низок, можно говорить лишь об единичных случаях.