Все самое важное про острый миелобластный лейкоз
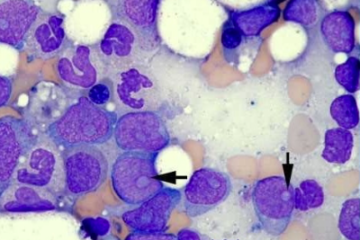
Болезни крови представляют высокую опасность для человека. Именно эта жидкость контактирует со всеми органами и тканями. Организм не может полноценно насыщаться кислородом и питательными веществами, когда нарушено кровообращение или состав крови имеет отклонения от нормы. Кровяные клетки обеспечивают нормальную работу иммунной системы организма. Острый миелобластный лейкоз представляет собой болезнь, нарушающую функционирование кровеносной системы.
Содержание
Подробнее про болезнь
Заболевание развивается при изменении бластов – незрелых клеток, которые после созревания становятся компонентами крови. Организм в этот момент испытывает нехватку зрелых элементов. Изменения клеток необратимы, и их не получается контролировать медикаментозно. В большинстве случаев острый миелобластный лейкоз становится причиной смерти больного.
Изменению подвергаются белые кровяные тельца – гранулоциты. Поэтому в народе заболевание называют «белокровием».

Группы риска и распространенность болезни
Острый миелобластный лейкоз проявляется у детей в 15% случаев всех онкологий кроветворной системы. Среди детей в возрасте до 14-ти лет встречаемость заболевания составляет 0,5-0,8 случаев на 100 тыс. человек каждый год. В возрастной группе от 40 до 45 лет наблюдается подъем заболеваемости. Многие из больных острым миелобластным лейкозом – пожилые люди. Детей среди заболевших насчитывается 10% от общего количества.
Многие случаи ОМЛ не имеют прямой причины. Однако выделяют факторы, влияющие на риск его появления. К ним относится попадание под ионизирующее излучение и прием определенных медикаментов. В группе риска находятся люди, ближайшие родственники которых болели миелобластным лейкозом.
Лейкоз может развиться и в результате некоторых болезней кроветворной системы, к примеру, миелодиспластического синдрома.
Увеличен риск появления ОМЛ у людей с анемией Фанкони и синдромом Дауна.Существует несколько видов миелобластного лейкоза, которые имеют свой процент встречаемости:
- М0 – этот вид имеет минимальную дифференцировку. Встречается менее, чем в 5% случаев от общего числа.
- М1 – без созревания. Присутствует у 20% больных.
- М2 – имеются симптомы созревания. Встречается в 20-30% случаев.
- М3 – промиелоцитарный. Его диагностируют в 10-15% случаев.
- М4 – миеломоноцитарный. Встречается в 20-25%.
- М5 – острый моноцитарный. Такой диагноз ставят в 5-10% случаев.
- М6 – острый эретроидный. Его встречаемость меньше 5%.
- М7 – мегакариоцитарный. Частота появления этого вида заболевания составляет от 3 до 10%.
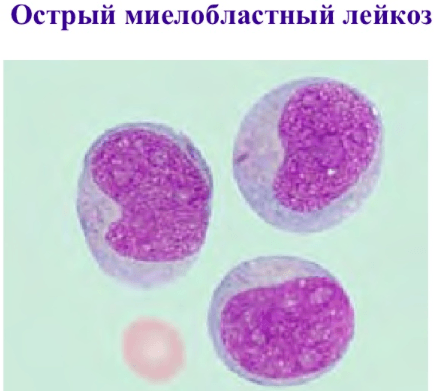
Почему развивается этот вид?
ОМЛ развивается при возникновении дефекта ДНК в несозревших клетках костного мозга. Точных причин патологии не выявлено. Однако к ней предрасполагают неблагоприятные факторы окружающей среды, такие как отравление бензолом или радиационное облучение.
Основная причина развития ОМЛ – хромосомная транслокация. Она имеет другое название: филадельфийская хромосома. Определенные участки хромосом меняются местами, в результате чего возникает цепочка ДНК с новой структурой.
После этого образуются копии патологических клеток и болезнь распространяется.Предлагаем посмотреть видео про эту болезнь
Формы болезни
Злокачественная мутация возможна с клетками любого типа. Поэтому выделяют множество форм миелоидного лейкоза – миелобластный, монобластный, эритробластный. Выделяют разновидности заболевания в зависимости от вида клетки, которая мутировала в лейкозную. Специалисты обращают внимание на генетические мутации, имеющиеся в клетках раковых опухолей. В зависимости от полученных данных определяют форму лейкоза.
Как она развивается?
Лейкоциты в человеческом организме борются с инфекциями. При развитии рака они начинают расти гораздо быстрее нормы. Это приводит к нарушениям работы всего организма.
При большом скоплении патологических лейкоцитов в крови развивается лейкоз.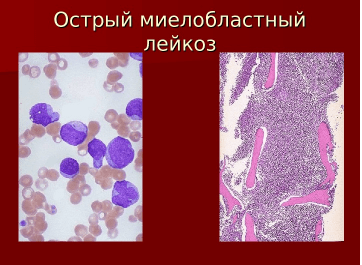 Патология может быть:
Патология может быть:
- острой;
- хронической.
Миелоидные лейкозы не переходят из одной формы в другую.
Эти болезни имеют разные особенности.
Острая форма развивается в несколько стадий:
- Начальная. Болезнь никак себя не проявляет. Если провести исследования, обнаружатся изменения крови на биохимическом уровне. В этот период пациент наблюдает у себя развитие бактериальных инфекций и обострение хронических заболеваний.
- Развернутая. Начинают проявляться симптомы болезни. Стадии обострения и ремиссии зачастую чередуются. Если пациент не выздоравливает, заболевание перетекает в следующую стадию.
- Терминальная. Нарушения кроветворения становятся глобальными.
Больше остальных ему подвержены люди старше 55 лет. У детей миелобластный лейкоз развивается в 20% случаев.
Развивается заболевание очень медленно, поэтому симптомы на первых стадиях не проявляются. Диагноз часто устанавливают случайно, при очередном исследовании крови. Хронический миелобластный лейкоз развивается в три стадии:
- Доброкачественная. Она продолжается на протяжении нескольких лет без симптомов. Уровень лейкоцитов постоянно увеличивается.
- Развернутая. У пациента можно наблюдать клинические проявления патологии. Число лейкоцитов превышает норму.
- Терминальная. Больной отмечает резкое ухудшение состояния.
Хроническая форма чаще проявляется у взрослых, однако дети тоже входят в эту группу.
На их долю приходится 2% случаев.Причины
Гематологи до сих пор не установили точных причин развития лейкозов. Выделяют провоцирующие факторы, способные деструктивно воздействовать на работу костного мозга:
- облучение радиацией;
- воздействие канцерогенов;
- неблагоприятная экологическая обстановка;
- наличие вирусных патологий;
- наследственность;
- вредные привычки;
- работа на вредном производстве;
- хромосомные патологии;
- побочные эффекты от химиотерапии при лечении других раковых патологий.
Симптомы
В МКБ (Международная классификация болезней) острый миелобластный лейкоз представлен несколькими положениями. В этом документе описаны клинические проявления и особенности протекания болезни в зависимости от степени поражения определенных органов. Заболевание негативно сказывается на работе:
- печени;
- сердца;
- суставов и костей;
- лимфоузлов;
- нервной системы.
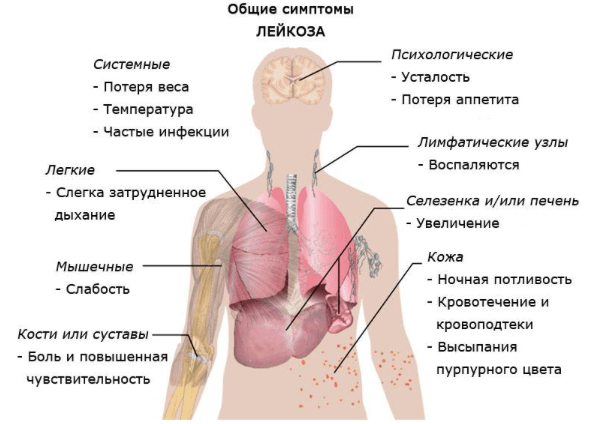
Острая форма
При остром течении патологии лейкоцитарные клетки начинают меняться и неконтролируемо делиться. Пациент чувствует определенные симптомы. Основной признак острого миелобластного лейкоза – общее недомогание. Другие симптомы:
- Бледная кожа. Наблюдается при всех болезнях кроветворной системы.
- Незначительное повышение температуры – от 37,1 до 38,0 градусов. Во время сна больной сильно потеет.
- На коже выступают маленькие красноватые пятнышки. Сыпь не зудит и не доставляет дискомфорта.
- Одышка даже при незначительных физических нагрузках.
- Боли в костях, особенно проявляющиеся при движении.
- Десны опухают и кровоточат.
- При остром лейкозе на теле появляются гематомы. Сине-бордовые пятна возникают на любом участке тела.
- Когда человек часто болеет, его иммунитет снижается, а организм становится восприимчивым к инфекциям. При таких симптомах врач может назначить обследование крови.
- Резкая потеря веса.
Хроническая
ХМЛ может никак не проявляться в первые месяцы и годы болезни. Организм пытается восстановить работу костного мозга самостоятельно. Он вырабатывает взамен патологических гранулоцитов новые. Поскольку деление раковых клеток гораздо интенсивнее, чем здоровых, с течением времени болезнь распространяется по организму. Сначала симптомы не проявляются, но потом человек ощущает усиливающиеся боли и недомогание.
Обычно на этой стадии у пациента диагностируют хронический миелолейкоз. В медицине выделяется три стадии болезни:
- Появление заболевания. Хроническая форма начинается с изменения всего нескольких клеток. На этом этапе возможно поставить диагноз, если сдать анализ крови.
- Акселерация (ускорение). Симптомы лейкоза на этом этапе практически отсутствуют. Пациент быстро устает и наблюдает слегка повышенную температуру тела. Число патологических лейкоцитов увеличивается. При подробном анализе крови выявляется увеличение базофилов, незрелых лейкоцитов и промиелоцитов.
- На терминальной стадии температура повышается до 40 градусов. Пациент ощущает сильные суставные боли и постоянную слабость.
Диагностика
Для обнаружения миелобластного лейкоза проводят тщательное обследование больного в медицинском учреждении. Пациент сдает анализы. Диагностика начинается с осмотра и опроса.
Пункция костного мозга
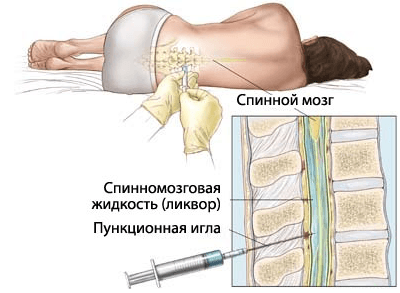 Костный мозг обязательно обследуют даже в тех случаях, когда патология уже диагностирована.
Костный мозг обязательно обследуют даже в тех случаях, когда патология уже диагностирована.
Это требует основной принцип онкологии – только при изучении субстрата опухоли можно поставить точный диагноз.
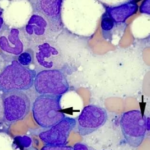
На этапе манифестации острого лейкоза (первого острого периода) повышена концентрация бластных форм – больше 60%. Сужается эритроцитарный росток и снижается число мегакариоцитов.
Диагноз острого миелобластного лейкоза ставят при нахождении в костном мозге от 20% бластных клеточных структур.Исследования крови
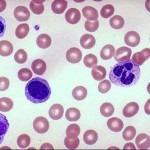
Картина крови при заболевании довольно специфическая. Число лейкоцитов находится в диапазоне от 0,1*109/л до 10*100*109/л. Невысокие показатели характерны для монобластного лейкоза и при остром эритромиелозе. Миелобластная форма диагностируется при нормальном или умеренно увеличенном количестве лейкоцитов. В периферической крови нет базофилов. СОЭ (скорость оседания эритроцитов) повышена и равна 15 мм/ч.
При миелобластном лейкозе преобладают бластные клетки. Отмечается и большое число клеток зернистого ряда – до 1,5%. Присутствуют зрелые моноциты и моноцитоидные клетки. При общем анализе крови у больных лейкоцитозом выявляют пониженное количество эритроцитов.
Биохимический анализ крови при остром лейкозе помогает выявить показатели общего белка, прямого и общего билирубина, креатинина, мочевины, альбумина.
Для первой атаки острой фазы характерны такие показатели (пример анализа):
- общий белок составляет около 79 ммоль/л;
- общий билирубин – 14,5 ммоль/л (возможно повышение до 17);
- прямой билирубин составляет 4,5 ммоль/л (может опуститься до 3,4);
- креатинин – около 110 мкмоль/л.
ЭКГ
При остром миелобластном лейкозе по результатам эхокардиограммы выявляют очаговые поражения миокарда.
Анализы мочи
При остром лейкозе незаметно существенных изменений при анализе мочи. Врач может найти гиперурикемию – увеличенное содержание мочевины в крови. Другие изменения проявляются только при поражении почек. В этом случае может развиться протеинурия – когда с мочой выделяется много белка.
Пульсоксиметрия
При лейкозе крови возможна одышка. Она возникает при инфекции, анемии, сердечной недостаточности, легочных кровотечениях.
УЗИ
Исследование всех органов ультразвуком необходимо для правильной постановки диагноза. По результатам исследования определяют состояние печени, почек, лимфоузлов, желчного пузыря, селезенки. Женщинам делают УЗИ органов малого таза.
Другие способы
Пациентам с подозрением на лейкоз крови назначают рентгенографию грудной клетки. Кроме того, больным проводят коагулограмму. Это помогает определить свертываемость крови. Для исключения возможности развития ВИЧ проводят ИФА (иммуноферментный анализ).
Лечение
Больным острым миелобластным лейкозом назначают курс химиотерапии. В результате приема препаратов сглаживаются болезненные проявления.
Существуют и другие способы лечения ОМЛ – хирургическое вмешательство, пересадка костного мозга, удаление селезенки.Препараты
Пациентам, у которых обнаружен острый миелобластный лейкоз, назначают полихимиотерапию. Ее назначение – достичь ремиссии. Индукционная терапия позволяет избавиться от патологических последствий опухолевых процессов. Интенсивная химиотерапия убивает как злокачественные, так и здоровые клетки крови. Это провоцирует побочные эффекты: слабость, тошноту, кровоточивость, подверженность инфекциям.
Химиотерапия
При постремиссионной терапии многие протоколы предполагают использование двух и более курсов цитостатиков. Как минимум один курс основан на высоких дозах цитозин-арабинозида. Этот препарат по составу близок к естественным продуктам обмена веществ. Он подавляет образование элементов, которые ответственны за перенос наследственной информации. К противопоказаниям относится угнетение костного мозга, нарушение работы печени и почек. Цена препарата зависит от поставщика.
К дополнительным препаратам относят:


Самыми успешными при лечении острого миелобластного лейкоза являются протоколы, в которых имеется три постремиссионных блока химиотерапии.
Можно ли вылечить лейкоз крови при помощи химиотерапии? Это возможно при своевременном диагностировании болезни.Поддерживающие препараты
Важным в терапии рака крови является лечение поражений центральной нервной системы. Пациенту вводят цитостатические препараты. Иногда применяют системную высокодозную терапию. В некоторых случаях используют краниальное облучение. Основным препаратом является Цитозин-арабинозид.


Другие препараты
Среди других препаратов есть средства, используемые при индукционной терапии. Кроме Цитозин-арабинозида используют:


Лечение в тяжелых случаях
При интенсивной химиотерапии острого миелобластного лейкоза процесс кроветворения нарушается. Поэтому большинству пациентов назначают переливание крови: эритроцитов и тромбоцитов. В тяжелых случаях при инфекционных осложнениях больному переливают донорские лейкоциты.
Хирургические методы
При лечении ОМЛ используют и хирургические методы. К ним относится удаление селезенки и пересадка стволовых клеток.
Каждый метод позволяет улучшить прогноз выздоровления.Пересадка стволовых клеток
В современной терапии ОМЛ определенным пациентам предусмотрена трансплантация стволовых клеток. Она различается на аллогенную и аутологичную. Первый вариант является высокотоксичным, но эффективным. Показана такая трансплантация только пациентам из группы высокого риска. Значение аутологичной трансплантации для профилактики рецидива не так велико.
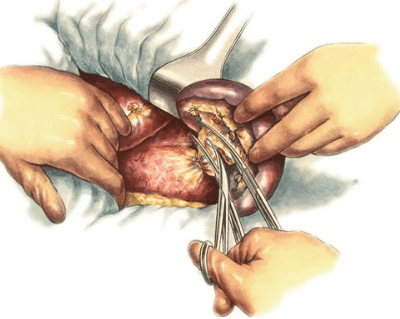 Удаление селезенки
Удаление селезенки
Селезенку удаляют довольно редко и по ограниченным показаниям.
Операцию назначают в терминальную фазу болезни. Наряду с селезенкой из организма удаляют опухолевые клетки. В результате течение заболевания облегчается.
Медикаментозная терапия после операции становится более эффективной.Другие методы
Среди других методов выделяют радиохирургическое воздействие на узлы в тканях. Это позволяет устранить боль – увеличенные лимфоузлы сдавливают нервные окончания. Чтобы разрушить раковые клетки, используют лучевую терапию. Ее используют редко. В процессе лечения зоны скопления патологических клеток облучают ионизирующей радиацией. Обычно луч направляют на лимфоузлы и близлежащие ткани.
Другие методы лечения и помощи
Для облегчения состояния больного проводят и другие процедуры:
- пациенту дают дезинтоксикационные средства;
- облучают область головного мозга, чтобы у больного не возникло неврологических нарушений;
- проводят витаминотерапию.
Длительность курса
Главным методом лечения ОМЛ является химиотерапия. В результате злокачественные клетки удаляются из организма. Лечение делят на 2 этапа. Первый предназначен для уничтожения патологических клеток. Второй предупреждает рецидив заболевания. Терапия может продлиться до 2 лет.
Прогноз и выживаемость
Прогноз течения болезни меняется в зависимости от таких факторов:
- возраст больного – больше 60 лет;
- пациент уже страдает другим видом онкологии;
- в клетках есть генетические мутации;
- в период постановки диагноза повышен уровень белых клеток;
- нужно проводить 2 и больше курсов химиотерапии.
Прогноз жизни при остром миелобластном лейкозе у взрослых следующий:
- Выживаемость пожилых людей в течение пяти лет равна 25%.
- Для пациентов в 45 этот показатель достигает 50%. Иногда есть шанс полностью выздороветь.
- Для возрастной группы старше 65 лет процент пятилетней выживаемости равен 12%.
- У молодых пациентов больше шансов полностью вылечиться.
На прогноз влияет стадия болезни в момент определения диагноза. Продолжительность жизни в течение 5-ти лет при хроническом миелобластном лейкозе равна 90%.
Если лечение не дает результатов, прибегают к пересадке стволовых клеток. Такая процедура способна продлить срок жизни больных на 10-15 лет.
Если лейкоз диагностировали поздно, возможен неблагоприятный прогноз.Вывод
Что такое лейкоз? Это заболевание представляет собой патологию кроветворной системы. В результате его развития нарушаются функции многих внутренних органов. Лечение патологии подразумевает прием препаратов. Иногда необходимо хирургическое вмешательство. Прогноз жизни и выздоровления зависит от возраста пациента и этапа развития болезни.