Все про мокроту с кровью при кашле

При заболеваниях ЛОР-органов выделяется мокрота. Это считается нормальным явлением, так организм избавляется от микробов. Однако мокрота с кровью при кашле является волнующим симптомом, особенно если это продолжается длительное время.
Содержание
Что это такое?
Мокрота — это секрет, который отделяется при отхаркивании, имеет примеси слюны, пыли, частичек слизистой горла, носа. Кашель с мокротой появляется при заболеваниях, для которых характерна увеличенная выработка слизи бронхов. Важен цвет мокроты, так как он указывает на серьезность и стадию заболевания.
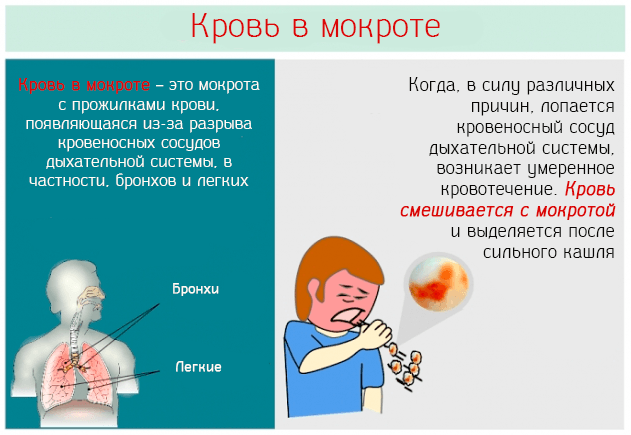
Кровь в мокроте должна насторожить и стать поводом для обследования. Отхаркивание крови может быть как при сильном кашле, так и не сопровождаться кашлем. Выделяют следующие виды кровохарканья (гепомтизиса):
Отхаркивание крови может быть как при сильном кашле, так и не сопровождаться кашлем. Выделяют следующие виды кровохарканья (гепомтизиса):
- Мокрота с прожилками крови. При этом может быть несколько кровавых вкраплений или равномерное окрашивание мокроты в розовый цвет.
- Ложное кровохарканье. Кровотечение связано не с легкими, а с органами ЖКТ или носоглотки.
- Массивное кровохарканье — выделение более 400 мл крови в день.
- Профузное кровотечение — выделение более 500 мл крови за 4 часа. У пациента отмечается характерное бульканье в легких.
Безобидные причины кровавой мокроты
Изредка мокрота с прожилками крови бывает неопасной. Это может случиться, например, при сильной простуде. Слизистая горла очень раздражена и воспалена, у больного во время сильного кашля происходит разрыв капилляра, поэтому выделяется кровавая мокрота. Состояние не представляет угрозы для человека, если продолжается недолго.
Также отхаркивание крови часто встречается у лиц пожилого возраста вследствие возрастного истощения слизистой. Она легко может быть травмирована твердой пищей или горячими напитками. У детей причиной крови в мокроте без кашля бывает инородное тело, попавшее в дыхательные пути.
У пациентов, длительно принимающих антикоагулянты, может появиться мокрота с кровью без кашля. Это происходит из-за снижения свертываемости крови.
Серьезные причины симптома
Обычно причинами отхаркивания крови являются серьезные заболевания:
- Воспаление органов дыхания;
- Аутоиммунные заболевания;
- Болезни органов сердечно-сосудистой системы;
- Патологии органов ЖКТ;
- Онкологические заболевания.
По цвету отхаркивающейся мокроты можно определить, какие органы поражены:
- При болезнях ЖКТ кровь в мокроте имеет коричневый оттенок.
- Если причиной мокроты с кровью являются болезни ЛОР-органов, то отхаркивается мокрота зеленовато-желтого цвета с прожилками крови. При этом у больного присутствуют симптомы, сопутствующие воспалению носоглотки.
- При болезнях легких и бронхов прожилки в мокроте будут ярко-алые. При массивном легочном кровотечении из горла идет яркая кровь с пеной.
Заболевания, сопровождающиеся мокротой с кровью при кашле:
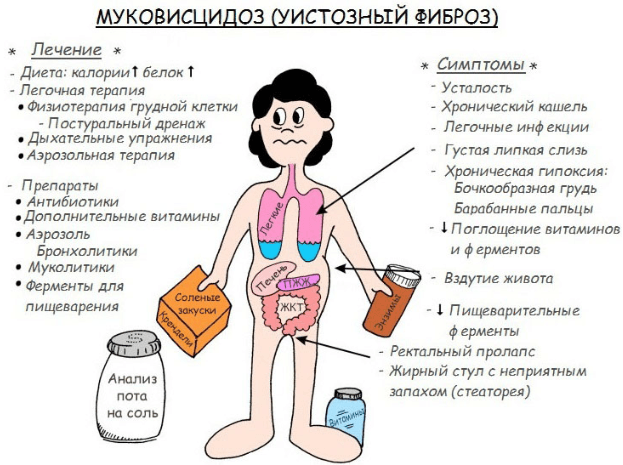
- Муковисцидоз. Это врожденная патология органов дыхания. В легких и бронхах происходят склеротические изменения. Постепенно в процесс вовлекаются ЛОР-органы. У больного начинается затяжная пневмония, синусит, ларингит. При кашле выделяется густая вязкая мокрота с прожилками крови. В тяжелых случаях открывается легочное кровотечение. Другие характерные признаки болезни: бледная кожа, потеря веса, температура, деформация грудной клетки, постоянное покашливание.
- Болезнь Рандю-Ослера-Вебера. Также является наследственным заболеванием, при котором сосудистый эндотелий развит неполноценно, поэтому сосуды легко травмируются. Вследствие этого у пациента часто выделяется мокрота с кровью без кашля.
- Грибковая инфекция легкого. Грибок проникает в ткани легкого, захватывает все большую площадь органов. Легкие воспаляются, при отхаркивании выделяется кровь. У больного присутствуют следующие симптомы: температура, потеря веса, повышенное потоотделение, снижение иммунитета.
- Глистные инвазии. Паразиты, живущие в легких, разрушают ткань органов, вызывают отечность, воспаление. Признаки паразитарной инфекции: кашель с кровью по утрам, снижение аппетита, тошнота, анемия.

- Разрыв бронхиальной кисты. Кисты могут быть врожденными и приобретенными. До определенного момента недуг протекает бессимптомно, пока не произойдет разрыв кисты. Жидкость разливается в легкие, вызывая пневмоторакс (скопление газов). Признаки патологии: красная мокрота (при этом не бывает сильного кашля), одышка, боль в груди.
- Туберкулез. Одна из наиболее частых причин мокроты с кровью при кашле и кровотечения из горла. Обычно отхаркивание крови начинается при открытой форме туберкулеза, когда пациент представляет опасность для окружающих. Сопутствующие симптомы: резкая потеря веса, субфебрильная температура, лихорадка. Требуется срочная изоляция больного в туберкулезный диспансер для лечения.
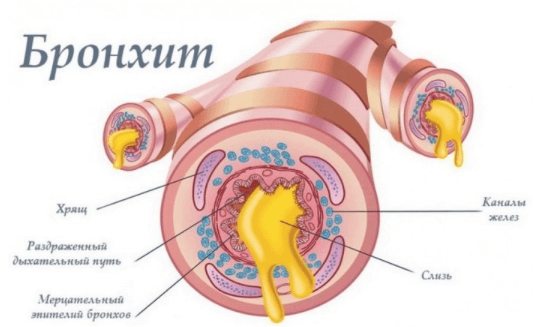
- Бронхит (острый и хронический). При остром течении болезни повышается температура, прослушиваются хрипы в легких, одышка, больного мучает сильный кашель, усиливающийся по утрам. В мокроте присутствуют прожилки крови. При хроническом бронхите кашель с отхаркиванием мокроты продолжается в течение нескольких месяцев, выделяется мокрота с гноем и ярко-красными вкраплениями.
- Пневмония. При пневмонии отходит розовая мокрота, повышается температура, появляется одышка, слабость, боль в груди при кашле.
- Рак легких. Мокрота с кровью при надсадном кашле, резкая потеря аппетита и веса, ночное потоотделение — это признаки онкологии легких. Данные симптомы свидетельствуют о том, что болезнь находится на 3-4 стадии.
- Абсцесс легкого. В органе образуется гнойно-некротическая полость. Симптомы недуга: неприятно пахнущая гнойная мокрота с красными вкраплениями, боль в области поражения, температура, которую трудно сбить, слабость.
- Инфаркт легкого. Чаще всего возникает из-за тромбоэмболии легочной артерии. Нарушается кровоснабжение органов, ткани легкого погибают. Начинается внезапно с резкой боли в груди, затруднения дыхания, тахикардии, кашля с кровью. Состояние требует срочных реанимационных мероприятий.
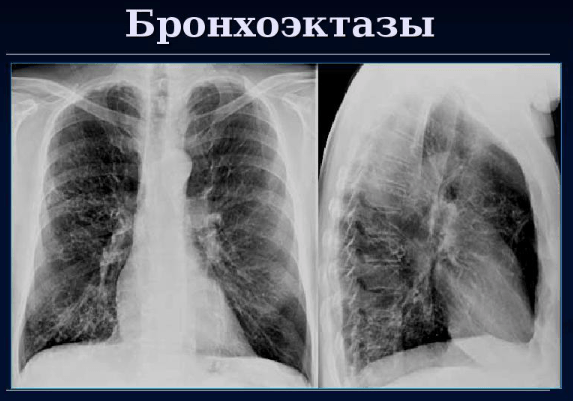
- Бронхоэктаз. Развивается вследствие туберкулеза, пневмонии, бронхита. В бронхах происходят необратимые изменения, участки органа заполняются гноем. Больной жалуется на кашель с кровавой мокротой по утрам, общее ухудшение состояния. При сложном течении открывается обширное кровохарканье, начинается легочное кровотечение.
- Пневмонит волчаночный. Является осложнением системной красной волчанки. Выражается кровохарканьем, сильной одышкой, болью в области легких.
Причины мокроты с кровью без кашля
Мокрота с кровью без кашля может быть вызвана следующими причинами:
- Длительным приемом антикоагулянтов. При сердечных заболеваниях часто назначают аспирин. Он разжижает кровь, поэтому при отхаркивании в мокроте присутствуют красные вкрапления.
- Легочным эндометриозом. Обычно маточный эндометрий разрастается в пределах органов малого таза. Но существуют редкие случаи, когда с током крови эндометриозные клетки попадают в другие органы (в легкие). Поэтому во время менструации у женщины может возникнуть кровохарканье.
- Заболевания органов ЖКТ. Самая распространенная причина мокроты с кровью без кашля — рак желудка. Этот симптом появляется уже на 3-4 стадии болезни. Часто болезнь сопровождается кровавой рвотой.
- Патологии сердечно-сосудистой системы (стеноз митрального клапана, желудочковая сердечная недостаточность, аневризма аорты). Сопутствующие симптомы: затруднение дыхания, боль в груди, влажные хрипы, апноэ).
Причины отхаркивания кровью по утрам
Иногда отхаркивание крови бывает только утром. Все остальное время этого не наблюдается.
Мокрота с кровью по утрам может быть без кашля или с кашлем, в любом случае это свидетельствует об опасных состояниях, требующих лечения.К таким состояниям относятся:
- Туберкулез;
- Рак легкого;
- Рак желудка;
- Затяжная пневмония.
Рекомендуем посмотреть видео на эту тему
Диагностика
Кровохарканье — это не самостоятельное заболевание, а симптом патологических процессов.
Задача врача — выяснить причину и назначить соответствующее лечение.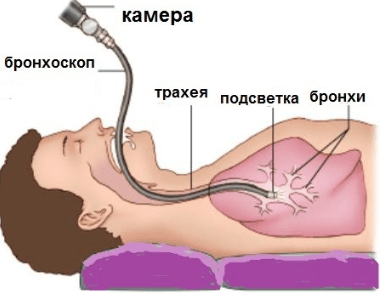 Для этого используют следующие диагностические методы:
Для этого используют следующие диагностические методы:
- Рентген. На снимках видны затемненные участки, которые свидетельствуют о туберкулезе, опухоли, воспалении.
- Бронхоскопия. Показана при подозрении на рак легкого, бронхоэктаз. В бронхи вводится эндоскоп, с помощью которого делают биопсию или вводят необходимый препарат.
- КТ, МРТ. Самые достоверные диагностические методы. Позволяют выявить опухоли, обширные деструктивные процессы в легких.
- Фиброгастроскопия. Назначается при кровотечениях, связанных с заболеваниями желудка.
- ЭКГ, УЗИ сердца. Если кровохарканье вызвано патологиями сердца или сосудов, то данное исследование поможет выявить проблему.
- Анализ мокроты. Диагностирует туберкулез, пневмонию. Если обнаружены палочки Коха, это явный признак туберкулеза, бактерии в мокроте свидетельствуют о пневмонии или легочном абсцессе.
- Общий анализ крови. При воспалительных процессах обнаруживается лейкоцитоз, повышение СОЭ.
- Коагулограмма (исследование свертываемости). Снижение или повышение свертываемости может вызвать появление крови в мокроте.
Первая помощь
Кровотечение из легких начинается внезапно и требует неотложной помощи. Больному нужно помочь принять полусидячее положение, дать попить холодной воды. До приезда скорой нельзя глотать кровь, ее следует откашливать. Запрещено пить лекарства, греться, употреблять горячие напитки.
Больного с кровотечением помещают в реанимацию. Главная задача врача — не допустить заполнения легких кровью и предотвратить сильную кровопотерю.
При необходимости пациента подключают к аппарату ИВЛ, делают переливание крови.Дальнейшее лечение
Если кровохарканье не является обширным, то допускается амбулаторное лечение. Требуется консультация терапевта, пульмонолога, фтизиатра, гастроэнтеролога, онколога.
Дальнейшая терапия зависит от причины, вызвавшей появление мокроты с кровью:
- Пневмония, бронхит лечатся с помощью антибиотиков. Дополнительно назначают муколитики, витамины, иммуностимуляторы.
- Туберкулез требует лечения в стационаре специальными противотуберкулезными препаратами. При обширном поражении легкого решают вопрос об оперативном удалении части органа.
- При онкологических болезнях назначается химиотерапия, оперативное вмешательство (частичная резекция желудка, легкого).
- Лечение аутоиммунных заболеваний осуществляется с помощью глюкокортикостероидов.
- Женщинам с легочным эндометриозом назначают гормональные препараты.
Опасность
Выделение крови вместе с мокротой нельзя оставлять без внимания. У пациента могут возникнуть следующие осложнения:
- Анемия вследствие постоянной кровопотери.
- Осложнение пневмонии и бронхита в виде плеврита, отека легких. Это приведет к летальному исходу.
- Развитие сердечно-легочной недостаточности. Из-за гипоксии страдают все внутренние органы. Результатом может быть кома и смерть пациента.
- При обширном кровотечении больной умрет от сильной кровопотери.
Профилактика
Предотвратить кровохарканье возможно с помощью простых профилактических мер:
- Лечение инфекционных и простудных заболеваний;
- Укрепление иммунитета;
- Избегание контакта с больными туберкулезом;
- Прохождение профилактических осмотров на предмет онкологии, грибковых инфекций, туберкулеза.
При первых проявлениях следует немедленно обратиться к врачу. Своевременная диагностика и лечение являются гарантией выздоровления.