Особенности геморрагического васкулита у детей
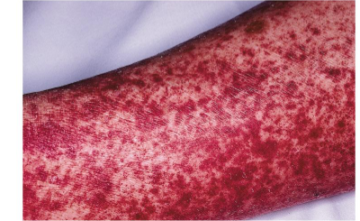
Геморрагический васкулит — сложное системное заболевание, которое поражает сосуды как кожных покровов, так и внутренних органов. Наибольшее распространение геморрагический васкулит у детей имеет среди мальчиков младше 15 лет. Отмечается сезонная зависимость заболевания — частота случаев весной и зимой выше, чем в другое время года.
Содержание
Отличия
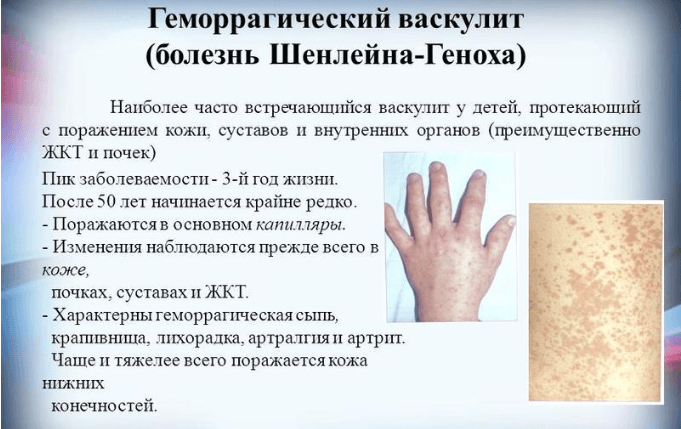
Геморрагический васкулит, также называемый болезнью Шенлейна-Геноха, – наиболее часто встречающаяся форма системных васкулитов. Зона поражения охватывает:
- кожные покровы;
- слизистые;
- суставы;
- почечные ткани;
- легочные ткани и т.д.
Воспалительный процесс провоцирует образование множественных микротромбов и представляет угрозу жизни ребенка при отсутствии лечения.
Особенности
Болезни Шенлейна-Геноха подвержены преимущественно мальчики. Наибольший процент случаев заболевания отмечается среди пациентов дошкольного и младшего школьного возрастов.
Примерно у 25 детей из 10000 диагностируется геморрагический васкулит.Классификация
Геморрагический васкулит классифицируется по следующим признакам:
- форма;
- течение;
- фаза;
- степень тяжести.
Болезнь Шенлейна-Геноха имеет следующие формы:
- Простая, или кожная. Ограничивается кожными высыпаниями. Чаще встречается на разгибательных участках конечностей, может возникать на предплечьях, ягодицах или в области лица.
- Суставная, или ревматоидная. Рассматриваемая форма геморрагического васкулита имеет общие признаки и сопровождается симптомами отравления, воспалением суставов у детей. Поражению чаще подвергаются крупные суставы конечностей.
- Абдоминальная. Сопровождается болями в области живота спастического характера, может провоцировать кровотечение в системе ЖКТ.
- Почечная. Проявляется как гломерулонефрит с сопутствующей симптоматикой. Поражает почки и может приводить к почечной недостаточности.
- Смешанная.

По течению и фазе различают следующие виды геморрагического васкулита:
- молниеносный;
- острый (4 недели);
- подострый (12 недель);
- затяжной (до полугода);
- хронический васкулит.
Заболевание имеет легкую, среднетяжелую и тяжелую степени. Симптоматика и состояние ребенка напрямую зависят от этого признака.
Причины развития
Точные причины возникновения геморрагического васкулита или болезни Шенлейна-Геноха у детей не выяснены. Считается, что заболевание является аутоиммунным. То есть, иммунная система ребенка начинает вырабатывать антитела против собственных тканей и клеток, поражая капиллярную сеть. Эти антитела оседают на сосудистых стенках, повышают их рыхлость, нарушают проницаемость.
Из-за воспаления эритроциты и плазма проникают наружу в соседние ткани через сосудистые стенки. Так на поверхности кожи проявляются мелкоточечные высыпания (геморрагическая пурпура) в виде микрокровоизлияний.
В некоторых случаях высыпания кровоточат.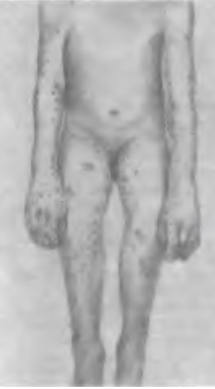 У детей и подростков заболевание часто развивается вследствие инфекционных болезней, вызываемых:
У детей и подростков заболевание часто развивается вследствие инфекционных болезней, вызываемых:
- вирусами – грипп, респираторные заболевания, герпес;
- бактериями – стрептококками, стафилококками, туберкулезной палочкой;
- паразитами – гельминтами, трихомонадами.
Также болезнь Шенлейна-Геноха может стать следствием индивидуальной непереносимости вакцин, некоторых медикаментозных препаратов, сывороток. Среди препаратов, которые вызывают геморрагический васкулит отмечаются:
- барбитураты;
- пенициллин и т.д.
Болезнь Шенлейна-Геноха может также возникать из-за:
- укусов некоторых насекомых;
- последствий термических ожогов;
- аллергической реакции на продукты питания;
- сильного переохлаждения.
Риск развития болезни повышает частая подверженность инфекционным заболеваниям, атопическим реакциям, различным травмам.
Наследственный фактор также имеет значение при геморрагическом васкулите.Симптомы
В зависимости от характера течения болезнь Шенлейна-Геноха может сопровождаться следующими симптомами:
- Подострое течение. Характерно постепенное развитие заболевания с невыраженной симптоматикой. Возможен переход в хроническую форму.
- Острое течение. Общая симптоматика в виде повышения температурных показателей, высыпаний, болезненности в области суставов или живота, недомогания. Температура нормализуется по мере течения заболевания.
- Молниеносное течение. По симптоматике схоже с острым течением, при этом клиническая картина развивается стремительно. У ребенка отмечается сильная лихорадка, на кожных покровах и слизистых возникают обширные точечные кровоизлияния с некротическими участками в центре. Вероятно открытие желудочно-кишечного кровотечения. Молниеносное течение вызывает поражение почечных тканей в 100% случаев всего за несколько дней или часов. Обязательна срочная медицинская помощь!
Симптоматика также различается для васкулитов разной степени тяжести:
- Легкая (первая). Общее самочувствие ребенка удовлетворительное, температура не выходит за пределы нормы или повышена незначительно. На коже возникают умеренные высыпания.
- Среднетяжелая (вторая). Состояние ребенка средней тяжести. Заболевание сопровождается выраженными высыпаниями на коже, температура тела повышается до 38 или более градусов. Присутствуют общие признаки интоксикации, абдоминальный и мочевой синдромы.
- Тяжелое. Ребенок находится в тяжелом состоянии, отмечаются выраженные симптомы интоксикации. Кожные высыпания сопровождаются суставным, абдоминальным и почечным синдромами. Есть вероятность поражения нервной системы, включая и центральную, и периферическую.
Уплотнения незначительно выступают над поверхностью кожи. Постепенно высыпания приобретают пурпурный цвет, который не меняется, если надавить на уплотнения.
Высыпания могут быть точечными или иметь вид крупных кожных кровоизлияний, склонных к слиянию друг с другом. Кровоизлияния могут также присутствовать на слизистых ротовой полости.
Высыпания сохраняются в течение нескольких дней, после чего пропадают. На месте высыпаний образуется стойкая пигментация. Циклы появления сыпи могут чередоваться. Параллельно возможны:
- зуд;
- ощущение жжения;
- отечность конечностей;
- отечность промежности;
- отечность губ;
- отечность век.
Это говорит о хроническом характере течения заболевания и риске почечной недостаточности.
При абдоминальной форме поражение затрагивает капиллярную сетку органов брюшной полости. Клиническая картина идентична симптоматике заболеваний системы ЖКТ, что усложняет диагностику васкулита.
Рассматриваемая форма проявляется характерными схваткообразными болями в области живота. В некоторых случаях боли настолько сильные, что возможна потеря сознания. Параллельно отмечаются приступы тошноты и рвоты, диарея. В выделениях возможны кровяные включения.
Кровоизлияния из органов брюшной полости могут провоцировать развитие геморроидального васкулита – сосудистых кровотечений прямой кишки. Обильная кровопотеря приводит к летальному исходу. Также есть риск развития прободения кишки и перитонита.
При ревматоидной форме высыпания на коже и слизистых оболочках сопровождаются функциональным поражением суставов. Ребенок жалуется на боли, отмечается отечность и ограничение подвижности суставов – преимущественно нижних конечностей. Температура тела повышается, общее самочувствие неудовлетворительное.
Поражения суставных тканей обратимые, при своевременном лечении симптомы пропадают в среднем в течение 3-4-х дней.
Болезнь протекает преимущественно в острой форме, возможна «плавающая» симптоматика.Диагностика
Диагностика болезни Шенлейна-Геноха у детей происходит в следующем порядке:
- изучение анамнеза – врач изучает сведения об инфекционных, хронических, наследственных заболеваниях;
- осмотр – кожа исследуется на признаки характерных высыпаний, оценивается состояние суставов, выполняется пальпация живота.

Какие анализы крови сдавать?
При выполнении общего, биохимического и иммунологического анализов крови оцениваются следующие признаки:
- показатели СОЭ (скорость оседания эритроцитов) – увеличены;
- содержание лейкоцитов – увеличено, сдвиг лейкоцитарной формулы влево;
- содержание тромбоцитов – нормальное, исключает связь симптомов с нарушениями свертываемости;
- содержание иммуноглобулинов – увеличено, указывает на воспаление (более 4,5 г/л);
- содержание фибриногена – увеличено (более 4 г/л).
В зависимости от степени тяжести болезни возможны следующие результаты общего анализа крови:
- Легкая степень. Незначительное увеличение СОЭ — не более 20 мм/час.
- Среднетяжелая степень. СОЭ увеличивается до уровня 20-40 мм/час, содержание лейкоцитов и эозинофилов – повышенное. Содержание альбуминов – пониженное.
- Тяжелая степень. СОЭ увеличивается от 40 мм/час и выше. Содержание лейкоцитов высокое, содержание тромбоцитов низкое. Отмечается выраженный нейтрофилез и анемия.
Почечная форма, сопровождаемая недостаточностью, проявляется высоким содержанием мочевины (от 7,2 ммоль/л и выше) с креатинином (от 120 мкмль/л и выше).
При иммунологическом исследовании выявляется присутствие антител, иммунных комплексов и прочих элементов, провоцирующих воспаление аутоиммунного характера. При геморрагическом васкулите Т-лимфоциты понижаются, что указывает на гиперактивность иммунитета. Также повышается титр Антистрептозолина-О (указывает на стрептококк, как причину заболевания) – от 200 Ед/мл и выше.
Что выявляет ангиография?
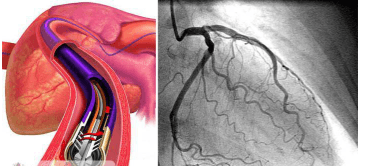 По результатам ангиографии можно обнаружить:
По результатам ангиографии можно обнаружить:
- сужение и расширение просветов,
- отечность,
- закупорку,
- прочие изменения сосудов.
Исследование осуществляется с применением рентгеновских лучей. Через установленные временные промежутки выполняется несколько снимков для подробной оценки состояния и функции кровеносной сети.
Ангиография при геморрагическом васкулите используется только в исключительных случаях.
Другие диагностические методы
Обязательным при диагностике некоторых форм (преимущественно почечной) болезни Шенлейна-Геноха является анализ мочи. Исследуются следующие изменения:
- цвета,
- степени прозрачности;
- запаха;
- количественных характеристик элементов и т.д.
Также могут назначаться анализы мочи по Зимницкому для оценки плотности и кала для выявления кишечного кровотечения. Дополнительно ребенок сдает анализы на гепатиты и проходит следующие пробы:
- щипковая;
- жгутовая;
- манжеточная.
Ультразвуковое сканирование назначается для оценки изменений в:
- органах брюшной полости;
- печеночных тканях;
- почечных тканях;
- сосудах (допплерография).
Методы позволяют обнаружить структурные изменения, тромбы и рубцы, оценить функцию сердечной мышцы и состояние внутренних отделов.
В некоторых случаях назначается биопсия кожи и почек для выявления периваскулярных лейкоцитарных инфильтратов, признаков острого гломерулонефрита, определенных иммунных комплексов. Рентген кишки (ирригография) помогает обнаружить патологии, дефекты наполнения кишки, схожие с рентгенологической картиной опухолевых заболеваний и болезни Крона. При абдоминальной форме назначается эндоскопия для выявления эрозий и дуоденита различных форм.
Лечение
Диагностика и лечение геморрагического васкулита осуществляются ревматологом. Если заболевание осложняется сопутствующими синдромами, то к терапии привлекаются профильные специалисты:
- хирург;
- нефролог и т.д.
Госпитализация
Геморрагический васкулит у детей предполагает лечение строго в стационарных условиях. Обязательным требованием является соблюдение постельного режима на протяжении первых 3-х недель. В противном случае возможно ухудшение самочувствия ребенка и разрастание высыпаний. Отказ от госпитализации приводит не только к большей выраженности клинической картины, но и развитию патологий, угрожающих жизни ребенка.
Диета
Диетическое питание при геморрагическом васкулите предусматривает полное исключение продуктов с аллергенами из рациона детей.
 К списку запрещенных продуктов относятся:
К списку запрещенных продуктов относятся:
- цитрусовые;
- шоколад и какао;
- маринованные и консервированные овощи;
- мед и его производные;
- продукты с красителями;
- овощи и фрукты красного цвета;
- яйца.
Также необходимо ограничение животных белков.
Острое и соленое запрещено.Если есть подозрения на абдоминальную форму заболевания, рацион питания соответствует диете по столу №1. При почечной форме назначается диета по столу №7.
Какие медикаментозные препараты применять?
Медикаментозная терапия назначается с учетом формы, степени активности и характера течения болезни Шенлейна-Геноха. Лечение направлено на устранение симптомов, улучшение характеристик крови, ликвидацию очагов воспаления.
Антиагреганты

Используются для лечения геморрагического васкулита любой формы.
Антикоагулянты
Чаще всего назначается Гепарин, в качестве альтернативы может использоваться Фраксипарин. Препараты положительно сказываются на реологии крови, уменьшают свертываемость, предотвращают образование кровяных сгустков.
Вводятся внутривенно или подкожно в живот с частотой 3-4 раза в течение суток. Не назначаются при тромбоцитопении гепарин-индуцированной формы и высоких рисках открытия кровотечений. Стоимость от 265 рублей.
НПВС
Используется Диклофенак, в качестве альтернативы – Ибупрофен. Понижают жар, производят обезболивающее действие, купируют очаг воспаления. Препараты назначаются при суставной форме заболевания.
Не назначаются при бронхиальной астме в сочетании с полипозом носовой полости, желудочно-кишечных воспалениях, эрозиях, кровотечениях, недостаточности сердца, печени и почек, гиперкалиемии. Стоимость от 12 рублей.
Кортикостероиды
Назначается Преднизолон, в качестве альтернативы – Метилпреднизолон. Производят антигистаминное действие, купируют очаг воспаления, оказывают иммуносупрессивный эффект. Препараты применяются при заболевании почечной и ревматоидной формы тяжелого течения.
Абсолютным противопоказанием является индивидуальная чувствительность к активному веществу. При наличии инфекций и недавней вакцинации — строго по назначению врача. Стоимость от 28 рублей.
Препараты трансфузионной терапии
Основа терапии – Реополиглюкин или Реомакродекс. Это плазмозаменяющие медикаментозные растворы низкомолекулярной группы. Положительно сказываются на микроциркуляции крови, минимизируют отечность и риск тромбообразования, снижают адгезию тромбоцитов на сосудистые стенки, способствуют диурезу.
Не назначаются при отеке легочных тканей, ДСН, недостаточности почек, ЧМТ, недостаточной коагуляции и внутренних кровотечениях. Стоимость от 58 рублей.
Также используются:
- смесь из растворов новокаина (0,25%) и глюкозы (5%);
- спазмолитики – Эуфиллин или Но-шпа;
- Контрикал или Трасилол.
Антигистаминные
Используется Тавегил. В качестве альтернативы может назначаться Супрастин или Диазолин. Помогают справиться с проявлениями аллергических реакций и заболеваний.
Не назначаются при острой форме бронхиальной астмы, функциональных нарушениях в почках и печени, болезнях сердечно-сосудистой системы, задержках мочи. Стоимость от 113 рублей.
Энтеросорбенты
Простейший препарат – активированный уголь. Также возможно использование Смекты или Полифепана. Назначаются при наличии аллергии в анамнезе, болях в области живота. Обеспечивают связь токсинов с биоактивными элементами в кишечном просвете для предотвращения их попадания в кровоток.
Абсолютных противопоказаний нет. Стоимость от 4 рублей.
Ингибиторы протеолитических ферментов
Используется Контрикал, в качестве альтернативы – Панкреатин, Панзинорм и аналоги. Назначаются преимущественно при абдоминальной форме заболевания. Обеспечивают поддержку поджелудочной железы, помогают предотвратить ее поражение остальными препаратами.
Противопоказаны при острой форме панкреатита. С осторожностью применяются при склонности ребенка к аллергии. Стоимость от 20 рублей.
Витамины и витаминные комплексы
Терапия перечисленными препаратами комбинируется с витаминной терапией. Ребенку назначаются витамины следующих типов:
- Е;
- Ретинол;
- Рутин.
Витамины усиливают эффект от лечения, обеспечивают защиту организма, оказывают очищающее воздействие. Абсолютных противопоказаний нет. Стоимость от 21 рубля в зависимости от препарата.
Другие препараты


Другие методы лечения
Дополнительно к диете и основной медикаментозной терапии назначаются:
- плазмаферез параллельно с гемодиализом – для очистки крови;
- прием кальция – для предотвращения дефицита кальция.
Первые обеспечивают купирование болевого синдрома и уменьшение мышечного тонуса в области суставов. Вторые снижают уровень кислотности, параллельно с этим уменьшая нагрузку на слизистую.
Если геморрагический васкулит сопровождается развитием хирургических осложнений у детей, то назначается оперативное вмешательство. Ребенку может проводиться аппендэктомия, резекция пораженного участка кишечника и другие операции.
Прогноз
Прогноз при болезни Шенлейна-Геноха преимущественно положительный, особенно если заболевание протекает в легкой форме и медицинская помощь оказана ребенку своевременно. У 75% детей симптомы полностью исчезают в течение 1-1,5 месяцев.
В остальных случаях отмечается поражение почек, которое перетекает в хронический воспалительный процесс.Осложнения
При геморрагическом васкулите есть риск рецидивирующего характера течения. Рецидивы могут происходить раз в несколько лет или каждый месяц.
Чаще всего осложнения затрагивают почки – развивается нефрит, недостаточность почек. При абдоминальной форме заболевания возможно развитие осложнений хирургического профиля – перфорация и непроходимость кишечника, другие патологии. Также есть риск:
- поражения центральной нервной системы;
- кровоизлияния в мозг;
- гипертензии артерий и т.д.
Профилактика
Рекомендаций по первичному предупреждению болезни Шенлейна-Геноха не существует. Риск развития заболевания снижается при:
- своевременном лечении болезней;
- санации инфекционных очагов;
- устранении аллергенов;
- ограничении приема антибиотиков;
- ограничении чрезмерных эмоциональных и физических нагрузок.
Дают ли инвалидность при геморрагическом васкулите
Список главных критериев при назначении инвалидности включает в себя следующие факторы:
- рецидивирующее течение с сопутствующими висцеральными патологиями;
- продолжительность заболевания — от 6-ти и более месяцев.
Видео про эту болезнь
Вывод
Определенные формы геморрагического васкулита потенциально опасны для жизни ребенка. При первых признаках заболевания необходима срочная медицинская помощь.
Нельзя отказываться от госпитализации ребенка и пренебрегать любыми рекомендациями специалиста.Только так можно избавиться от заболевания без осложнений на почки, ЖКТ, другие органы и системы детского организма.

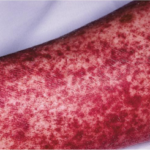
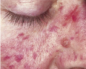

Добрый вечер. Под подозрением гемваскулит. Но тромбоциты 374* вроде сказали,что не оно. Лейкоциты в норме.. Сыпь по телу- единственный симптом.
Добрый вечер. Скорее всего, Вас дезинформировали, так как повышение тромбоцитов как раз характерно для геморрагического васкулита. К тому же, возможно, что заболевание находится в начальной стадии, и другие симптомы еще не успели проявиться. Геморрагическая сыпь может быть единственным симптомом при кожной клинической форме васкулита, а лейкоцитоз может быть непостоянным. Сыпь локализуется на стопах, голенях, ягодицах, предплечьях. Она часто бывает симметрична, полиморфна и сочетается с зудом. Обычно это мелкоточечные кровоизлияния, не бледнеющие при надавливании.
Для уточнения необходимы следующие анализы (в скобках указаны характерные признаки геморрагического васкулита):
Через некоторое время повторно сдать общий анализ крови;
Исследование гемостаза: коагулограмма, время свертывания крови (ускорение времени свертывания, повышение количества тромбоцитов, повышение фактора Виллебранда, снижение антитромбина 3 и компонентов фибринолиза, снижение АЧТВ, признаки гиперкоагуляции);
Биохимический анализ крови: С-реактивный белок, ревматоидный фактор, фибриноген, белковые фракции (увеличение СРБ и фибриногена, альфа2 и гамма-глобулинов, РФ может быть положителен);
ИФА на АСЛ-О (повышение титра);
Иммунограмма – IgA, ЦИК, С3 комплемента, криоглобулины (увеличение иммуноглобулина А, ЦИК, снижение С3 компонента комплемента);
Исследование почек (анализ мочи, УЗИ);
Иммуногистологическое исследование биоптата кожи.