Узнаем все про гемолитическую болезнь новорожденных

Гемолитическая болезнь новорожденных (ГБН) – одна из наиболее опасных детских патологий, которая часто становится причиной смерти младенцев. Она развивается из-за несовместимости крови матери и плода, отличается тяжелым течением и далеко не всегда поддается терапии. Успех лечения заболевания и жизнь новорожденного зависит от своевременной диагностики и профилактических мер, которые должны проводиться до рождения ребенка.
Содержание
Что такое ГБН?
 Патогенез гемолитической болезни новорожденных выглядит следующим образом: кровь женщины и ребенка имеет разную групповую принадлежность или резус-фактор, из-за чего между ними развивается конфликт.
Патогенез гемолитической болезни новорожденных выглядит следующим образом: кровь женщины и ребенка имеет разную групповую принадлежность или резус-фактор, из-за чего между ними развивается конфликт.
Эритроциты с содержанием антигенов попадают в материнский организм, после чего начинается выработка антител, направленных на защиту от чужеродных агентов. Через плаценту кровь поступает к плоду, выработанные вещества соединяются с его эритроцитами и начинают их разрушать.
В результате повреждаются жизненно важные органы ребенка, а в тканях накапливается токсичный билирубин, оказывающий губительное воздействие на головной мозг.Распространенность
Гемолитическая болезнь новорожденных в среднем диагностируется с частотой 1 случай на 250-300 младенцев, но часто становится причиной желтух и анемий у младенцев.
Классификация
Заболевание классифицируют по нескольким параметрам – разновидности иммунологического конфликта, клинической форме и степени тяжести. Чаще всего развивается патология по резус-фактору – это происходит тогда, когда беременная с отрицательным резусом вынашивает и рожает «положительного» ребенка. У 10-20% больных возникает гемолитическая болезнь новорожденных по группам крови, особенно если мать имеет первую группу, а ребенок вторую (2/3 случаев) или третью (1/3) случаев.
Конфликт по остальным антигенам (c, d, e, M-, Kell- и т.д.) встречается гораздо реже, но также возможна.Легче всего протекает ГБН, обусловленная несовпадением групп крови – иногда признаки гемолитической болезни новорожденных настолько незначительны, что не поддаются диагностике и исчезают самостоятельно. Наиболее опасным считается заболевание, сопровождающееся резус-конфликтом – оно нередко приводит к серьезным нарушениям здоровья и летальному исходу.
По клиническому течению гемолитическую болезнь плода и новорожденного делят на три формы: желтушную, отечную и анемическую.
- Желтушная ГБН диагностируется чаще всего – примерно у 80% всех больных. Она проявляется в первые дни или часы жизни, а основным признаком выступает изменение оттенка кожных покровов от апельсинового до лимонно-желтого.
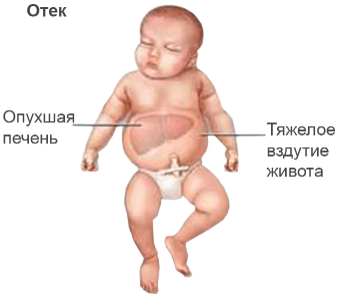
- Отечная разновидность гемолитической болезни у новорожденных считается наиболее неблагоприятной, и часто ведет к тяжелым осложнениям. У плода или ребенка быстро скапливается жидкость в полостях организма, увеличиваются внутренние органы, после чего может развиться сердечная недостаточность.
- Анемическая форма (частота 15%) обычно наблюдается у недоношенных младенцев, имеет хорошие прогнозы и доброкачественное течение. Желтуха в данном случае отсутствует, отмечается легкое обесцвечивание кожи и слизистых оболочек и малокровие.
По степени тяжести гемолитическая болезнь новорожденных подразделяется на легкую, среднетяжелую и тяжелую форму:
- легкая разновидность проявляется незначительными симптомами, а в некоторых случаях заболевание можно диагностировать только после соответствующих исследований;
- при среднетяжелой ГБН проявления наблюдаются в первые несколько часов после рождения – внутренние органы слегка увеличиваются, уровень билирубина в крови растет, но признаки интоксикации отсутствуют;
- для тяжелой формы гемолитической болезни характерен синдром ядерной желтухи – интоксикация билирубином тканей и структур головного мозга, нарушения дыхательной функции и работы сердца.
Причины
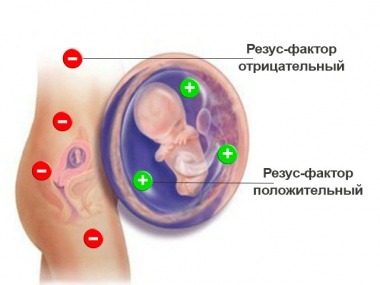 Ключевая причина гемолитической болезни – несовместимость антигенов, которые есть в организме матери и плода. Обычно она развивается тогда, когда мать имеет отрицательный резус, а ребенок – положительный, либо при наличии у женщины 1-й группы крови, а у плода – 2-й или 3-ей, но могут быть и другие варианты.
Ключевая причина гемолитической болезни – несовместимость антигенов, которые есть в организме матери и плода. Обычно она развивается тогда, когда мать имеет отрицательный резус, а ребенок – положительный, либо при наличии у женщины 1-й группы крови, а у плода – 2-й или 3-ей, но могут быть и другие варианты.
При нормальном течении беременности сквозь плацентарный барьер проходит небольшое количество крови (не более 0,1 – 0,2 мл), но при патологических состояниях, нарушении функций плаценты, гестозе объем крови может увеличиваться в 10 раз и более.
Соответственно, подобные явления значительно повышают риск развития ГБН.
К факторам, которые увеличивают чувствительность организма женщины к антигенам, относятся переливания несовместимой крови, операции по поводу внематочной беременности и аборты (особенно искусственные роды).
При наличии отрицательного резус-фактора у женщины вероятность развития гемолитической болезни плода и новорожденного повышается при каждой беременности в будущем примерно на 10%.Симптомы
 Иногда гемолитическая болезнь новорожденных возникает еще в утробе, но происходящие в организме процессы могут проявить себя только в ходе родоразрешения (при отслойке плаценты) или через некоторое время после появления на свет. Проявления зависят от формы и степени заболевания, но чаще возникают следующие признаки:
Иногда гемолитическая болезнь новорожденных возникает еще в утробе, но происходящие в организме процессы могут проявить себя только в ходе родоразрешения (при отслойке плаценты) или через некоторое время после появления на свет. Проявления зависят от формы и степени заболевания, но чаще возникают следующие признаки:
- бледность или желтушность кожных покровов и слизистых оболочек, причем оттенок может варьироваться от апельсинового до светло-желтого;
- анемия, или значительное снижение концентрации гемоглобина в крови;
- увеличение печени и селезенки в размерах, отечность лица и тела.
Если концентрация токсичного билирубина достигает критического максимума, развивается ядерная желтуха с поражением структур головного мозга.
Младенец становится беспокойным, отмечается ригидность затылочных мышц и опистотонус (характерная поза с опорой на конечности и затылок).
При отечной форме симптомы могут появиться еще в утробе, из-за чего плод погибает на ранних сроках беременности или рождается с серьезными нарушениями, иногда несовместимыми с жизнью.
Диагностика
Если беременная имеет отрицательный резус крови, в ее карте делается соответствующая отметка, а врачи должны провести предродовую диагностику для своевременного выявления симптомов гемолитической болезни новорожденных. Исследования и анализы контролирует врач-гинеколог, но иногда женщинам с подозрением на ГБН необходима консультация специалиста по генетике и гематологии.
- Сбор анамнеза. При повышенном риске развития патологии в первую очередь собирают анамнез беременной – выясняют группу крови и резус отца новорожденного, наличие или отсутствие внематочных беременностей, переливаний крови, абортов и других факторов, которые могут повысить чувствительность организма к чужеродным антигенам.
- Анализы крови. За весь период беременности будущей матери не менее 3-х раз назначают анализ крови на наличие антирезусных антител, причем важны не цифры, а динамика титра – резкие колебания могут свидетельствовать об угрозе для ребенка.
- Анализ мочи. При диагностике ГБН анализ мочи неинформативен, но с его помощью можно выявить патологии, повышающие риск развития патологии – гестоз и т.д.
- УЗИ плода и плаценты. При изменениях в клинических анализах проводится ультразвуковое исследование плода и плаценты, которое позволяет выявить признаки ГБН: утолщение и ускоренные рост плаценты, многоводие, увеличение внутренних органов ребенка (печени и селезенки).
- Исследование околоплодных вод. Повышенный риск резус-конфликта требует проведения процедуры амниоцентеза – прокол с забором пробы околоплодных вод. После этого проводится анализ жидкости на содержание белка, глюкозы, иммуноглобулинов, а также микроэлементов.
- Допплерометрия. УЗИ с использованием допплера проводится для оценки кровотока в сосудах плаценты, пуповины и крупных артериях мозга ребенка. Любые нарушения могут свидетельствовать о том, что у плода развивается гемолитическая болезнь новорожденных.
- Кардиотокография. ГБН сопровождается гипоксией, поэтому беременной назначается кардиотокография для оценки сердечной деятельности плода.
Лечение
Если у новорожденного проявляется желтушность, необходимо как можно скорее провести соответствующие анализы на концентрацию билирубина и гемоглобина в крови. Лечение зависит от формы и степени патологии, и может проводиться медикаментозно или хирургическими методами. В любом случае при гемолитической болезни новорожденных ребенку требуется сестринский уход, поэтому он остается в стационаре.
Переливание крови
Цель данного мероприятия при ГБН – удалить вещества, которые циркулируют в ней после разрушения эритроцитов, для чего обычно используется гемосорбция и плазмаферез.
В первом случае кровь пропускают через специальное устройство, где содержатся абсорбенты, которые способны поглощать токсины. При плазмаферезе у младенца забирают определенное количество крови и удаляют из нее плазму, где в основном содержатся токсичные соединения.
Данные процедуры позволяют избежать осложнений, которые влечет за собой гемолитическая болезнь новорожденных – сердечную недостаточность, поражение головного мозга и печени.Заменное переливание крови
Заменное переливание крови необходимо при тяжелом состоянии больных, и нередко дает осложнения, поэтому требует определенной квалификации медперсонала. Для проведения процедуры используется резус отрицательная кровь аналогичной группы, эритроцитарную массу или плазму, которой заменяют примерно 80% всей циркулирующей крови. Биологическая жидкость должна быть свежей (не более 3-х дней), не слишком холодной и вводиться достаточно медленно в комплексе с хлоридом кальция. Операция по заменному переливанию позволяет удалить из организма токсичный билирубин, чужеродные антитела и восполнить недостаток эритроцитов.
Сестринский процесс при гемолитической болезни новорожденных в данном случае должен быть организован очень тщательно, с соблюдением всех правил.Консервативная терапия
Лечение медикаментозными средствами эффективно при легких и средних степенях ГБН в комплексе с другими терапевтическими методами.
Глюкокортикостероиды
Глюкокортикостероиды вводят младенцам с низкими жизненными показателями для устранения аутоиммунных нарушений и снижения риска осложнений.


Желчегонные средства
Гемолитическая болезнь новорожденных вызывает затруднение выработки желчи и холестаз, что ведет к нарушению работы печени и других органов – для профилактики данного явления применяются желчегонные средства.


Фототерапия
При гемолитической болезни новорожденных младенцам помогает фототерапия – облучение ультрафиолетовыми лампами, которые активизируют распад непрямого билирубина, уменьшают интоксикацию и улучшают общее состояние больных.
Как правило, фототерапия проводится в комплексе с заменным переливанием и консервативными методиками лечения.Дезинтоксикация
Для устранения негативного воздействия непрямого билирубина на организм ребенка показано введение дезинтоксикационных растворов (чаще всего глюкозу), аденозинтрифосфат натрия для улучшения метаболических процессов, витамины группы В.
Антирезусный иммуноглобулин
Терапия антирезусным иммуноглобулином применяется в тех случаях, когда патология развивается у плода внутриутробно (при подтвержденном диагнозе). Это препарат, который разрушает резус-положительные эритроциты, поступающие в кровь матери от ребенка, не позволяя запуститься иммунной реакции.
Часто антирезусные иммуноглобулины вводят женщинам после прерываний беременности или переливаний крови для предупреждения проблем в будущем.Грудное вскармливание и ГБН
Раньше детей с ГБН прикладывали к груди через 12-20 дней после родоразрешения, когда в материнском молоке исчезали антитела к резус-фактору. Сегодня специалисты придерживаются мнения, что опасные вещества разрушаются в желудке под воздействием соляной кислоты, поэтому грудное вскармливание не запрещено. Во избежание проблем данный вопрос лучше обсудить с врачом.
Профилактические меры
Специфических мер профилактики для предупреждения ГБН не существует – женщины с отрицательным резусом в период вынашивания ребенка должны быть под строгим контролем врача и вовремя сдавать соответствующие анализы. Иногда требуется искусственное родоразрешение на сроке 36-38 недель, после которого нужно введение препаратов на основе иммуноглобулина.
Новорожденным с подозрением на гемолитическую болезнь требуется немедленное обследование, а при подтверждении диагноза – соответствующая терапия.Прогноз
Прогноз гемолитической болезни новорожденных и ее последствия зависят от клинических особенностей заболевания – отечная форма в тяжелых стадиях обычно вызывает гибель младенца от сердечной недостаточности или пневмонии. Остальные формы при своевременном лечении имеют более благоприятный прогноз, но могут привести к тяжелым осложнениям: церебральный паралич, утрата зрения и слуха, нарушения работы ЦНС, задержки развития.
Гемолитическая болезнь новорожденных – тяжелая патология, которая может привести к смерти или инвалидности младенца, но при правильном ведении беременности и своевременной диагностике заболевания тяжелые последствия можно предотвратить.