Все про диффузную неходжкинскую лимфому
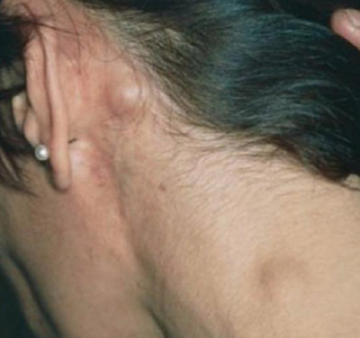
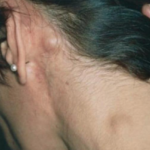
Одним из самых распространённых видов лимфомы является диффузная лимфома. Её развитие происходит в момент, когда организм начинает вырабатывать аномальные лимфоциты, впоследствии переходящие в клетки лимфомы.
Содержание
Виды диффузных лимфом
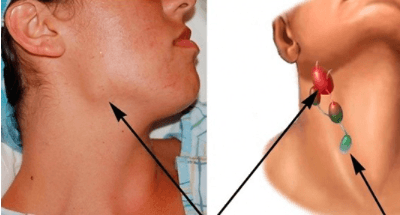 Среди видов данного заболевания различают:
Среди видов данного заболевания различают:
- мелкоклеточную;
- мелкоклеточную с расщеплением ядер;
- крупноклеточную;
- смешанную, включающую предыдущие виды одновременно;
- иммунобластную;
- ретикулосаркому;
- лимфобластную;
- опухоль Беркитта;
- недифференцированную.
Так же тип новообразования зависит от скорости развития:
- медленное развитие у индолентной опухоли, зачастую она имеет благоприятный исход для пациента;
- агрессивный тип характеризуется повышенной скоростью прогрессирования;
- высокоагрессивная – высокая скорость развития приводит к летальному исходу.
В зависимости от места расположения бывает:
- нодальная опухоль – не выходит за границы лимфоузлов;
- экстранодальная – распространяется во многие другие органы, не принадлежащие лимфосистеме.
Группы и факторы риска
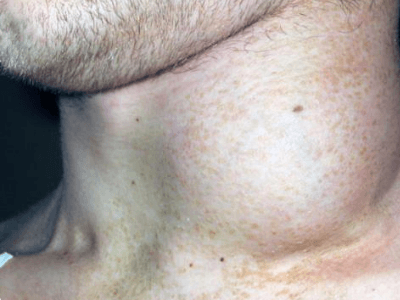 Зачастую диффузная неходжкинская лимфома встречается у следующих категорий людей:
Зачастую диффузная неходжкинская лимфома встречается у следующих категорий людей:
- Пациенты, перенёсшие трансплантацию какого-либо органа или костного мозга. В этом случае опухоль может возникнуть через несколько лет после перенесённой операции;
- В категории риска находятся люди, поражённые аутоиммунными патологиями. Обычно для лечения данных аномалий применяется иммунодепрессивная терапия, которая подавляет иммунитет, что может вызвать развитие новообразований;
- Спровоцировать появление лимфомы может прививка БЦЖ;
- К потенциальным пациентам могут относиться люди, работающие на вредных производствах, связанных с различными загрязнениями, отходами, воздействием канцерогенов, химических веществ, а также металлических, деревообрабатывающих и мукомольных отходов. Помимо этого вред могут наносить различные растворители, пестициды, хлорфенолы;
- В случае, когда у какого-либо родственника проявлялась данная или подобная патология, все его близкие находятся в группе риска;
- Любое негативное воздействие окружающей среды на организм, а также злоупотребление алкоголем, сигаретами и наркотиками повышают шансы на развитие патологии;
- Люди, перенёсшие серьёзные вирусные или инфекционные заболевания также находятся в группе риска.
Что происходит в организме
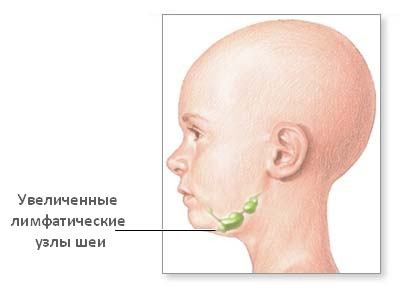 Заболевание часто развивается бессимптомно, особенно на ранних стадиях патологии. Проявление её возникает только при активизации внешних показателей – роста лимфоузлов.
Заболевание часто развивается бессимптомно, особенно на ранних стадиях патологии. Проявление её возникает только при активизации внешних показателей – роста лимфоузлов.
Свой рост они начинают с верхней половины туловища, постепенно спускаясь вниз. К слову сказать, лимфоузлы в таком состоянии безболезненны, не причиняют особого дискомфорта.
При прогрессировании патологии начинается жар, общая слабость, снижение веса. Может возникать одышка и проблемы с глотанием, кашель, помимо этого система защиты организма может проявиться сыпью и зудом.
Начало заболевания лежит в изменении ДНК лимфоцита, что приводит к появлению неправильных лимфоцитов.
Далее происходит активный рост клеток новообразования, старые при этом не исчезают, поэтому и происходит аномальное увеличение поражённых мест.Посмотрите видео на эту тему
Причины возникновения
Аномалия до конца не изучена на сегодняшний день, поэтому точные причины возникновения трудно назвать. Но есть предположительные предпосылки развития патологии, среди них:
- Наследственность – в случае, если кто-либо из родственников страдал от данной патологии ранее, в семье может возникать её повторение у другого члена семьи;
- Воздействие неблагоприятной экологической обстановки;
- Перенесённые тяжёлые инфекции, вирусные и бактериологические патологии;
- Продолжительное воздействие на организм химикатов, пестицидов, растворителей и иных вредных веществ;
- Поражение аутоиммунными патологиями;
- СПИД;
- Операции с пересадкой костного мозга или органов;
- Гепатит С;
- Слабый иммунитет;
- Облучения и воздействие радиации.
- Наиболее часто данное заболевание встречается у мужчин, с возрастом риск увеличивается.
Стадии заболевания и симптоматика
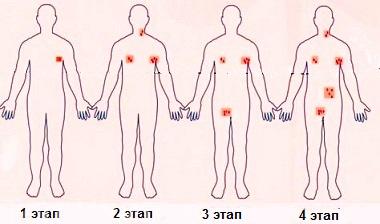 Патология имеет 4 стадии:
Патология имеет 4 стадии:
- I стадия имеет условно лёгкое протекание, поражается только одна определённая область. Может воспалиться только 1 лимфоузел. Симптомы в данной стадии зачастую отсутствуют;
- II стадия – новообразование начинает прогрессировать, расти, могут появляться иные опухоли, превращаясь в множественное расположение. Проявляются симптомы;
- III стадия – опухоли ещё сильнее прогрессируют, захватывая область груди и живота. Вслед за ними поражаются и иные органы. Симптоматика яркая и активная;
- IV стадия – заканчивается летальным исходом. Опухоль поражает нервную систему и костный мозг.
При начале развития и прогрессирования опухоли появляется следующая симптоматика:
- Повышается температура тела;
- Больной начинает терять вес, у него снижается аппетит;
- Возникает слабость, сонливость, утомляемость;
- Появляется потливость по ночам;
- Могут возникать проблемы с желудком, запоры и диареи, рвота;
- Кашель, одышка, труднопроходимость пищи и затрудненное дыхание;
- Боли в суставах и во всём теле;
- Нарушения зрения;
- Появляются отёки;
- Паралич конечностей или лица;
- Головная боль.
Диагностика
Диагностирование проходит в несколько этапов:
- Осмотр пациента – может проводится как внешний осмотр путём выявления изменений кожного покрова, конечностей и отдельных частей тела, так и опрос больного, сбор анамнеза, а также проведение пальпации;
- Анализирование забранного биоматериала – крови. Проводится с целью выявления уровня лейкоцитов, эритроцитов и иных кровяных тел на наличие в них изменений, а значит и перемен состава крови, что может указывать на протекающее в организме на данный момент заболевание. К анализу прибавляется исследование анемии и тромбоцитопении, которые своим пониженным уровнем укажут на возникновение болезни. Помимо этого выявляются ферменты печени АСТ и АЛТ, их высокое содержание может означать развитие печёночной недостаточности;
- Проведение биопсии – забор материала из новообразования и прилегающих к ней тканей. Таким образом исследуется состав тканей и наличие в них опухолевых клеток и иных изменений;
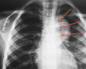
- В ходе лучевой диагностики (КТ, рентгенографии и МРТ) выясняется точное расположение образования, его структура, размеры, а также стадия прогрессирования. Могут быть рассмотрены иные органы для определения наличия в них опухоли, а также на присутствие влияния на органы лимфоузлов;
- ПЭТ применяется для выявления стадии заболевания. В его процессе изучается метаболизм образования, что даёт более точные результаты;
- Как дополнение могут применяться дополнительные методы диагностирования – термометрия, термография, ангиография. Но применяются они редко, так как первые два не обладают высокой точностью диагностики, а третий небезопасен для пациента.
Лечение
Медицинские препараты
В качестве медикаментозной терапии могут применяться средства различного направления.
В целом лечение всегда предусматривает комплексную терапию.Препараты химиотерапии и полихимиотерапии
Курс полихимиотерапии довольно часто выбирается врачами в лечении лимфомы диффузной неходжкинской. Так же его могут смешивать с лучевой терапией или гормональным воздействием.
Комбинируя лекарства, можно добиться длительных сроков ремиссий.
Препараты химиотерапии воздействуют на опухолевые клетки, разрушая их. Лекарства эти имеют сильный эффект, среди них можно выделить:

Моноклональные антитела
Данные антитела распознают специфические белки, располагающиеся на поверхности опухолевых клеток, затем встраиваются в структуру и запускают иммунитет организма.
Вследствие этого организм начинает атаковать опухолевые клетки, зачастую вызывая их самоликвидацию.Используемые препараты:
Другие препараты
Зачастую в комплексной терапии требуется дополнительное лечение иммуномодуляторами. К ним относятся:
Биологическое лечение
К данному виду терапии можно отнести применение сывороток и вакцин, при которых белками заменяются натуральные вещества организма.
Белковые препараты применяются после химиотерапии для снижения риска развития инфекционных заболеваний, а также для восстановления кроветворения.С помощью вакцин против опухоли вызывается активность иммунитета против белков. На данный момент изучается иммунотерапия Т-клетками.
Ещё одним дополнением является радиоиммунотерапия, в процессе которой моноклональные антитела соединяются с радиоизотопом, в результате раковые клетки гибнут.
Питание и диета
Во время заболевания и его лечения организм больного ослаблен. Иногда затрагивается пищеварительная система, возникают запоры или диареи. Питание пациента в этом случае не должно быть тяжёлым и обильным, но при этом оно должно быть сбалансированным и содержащим в себе все полезные микроэлементы и вещества.
Обычно у больных пропадает аппетит в таком состоянии, поэтому пища должна быть вкусной и приятной пациенту.
Рацион следует разделять на мелкие, но частые порции.Вместе с тем у больных зачастую возникают отёки и иные проблемы с органами и частями тела, поэтому, чтобы не усугубить состояние пациента, следует исключить из его рациона следующие продукты:
- Квашеные и маринованные продукты;
- Продукты, содержащие большое количество солей;
- Копчёности;
- Утяжеляющую пищеварение пищу, жирную и жареную;
- Жирные сорта мяса, свинину.
Стоит помнить, что в каждом отдельном случае нужен индивидуальный подход к рациону больного. Если от отсутствия соли в пище у пациента теряется аппетит, можно разбавить рацион икрой, маслинами, но в небольшом количестве и в сочетании с выводящими натрий препаратами.
Если больного мучают диареи и рвота, восполнение солей наоборот нужно для его организма.Симптоматическое и ситуационное лечение
К данному методу относится комплекс терапевтических мер, направленность которых обусловлена нивелированием наиболее тяжёлых проявлений ракового процесса либо же лечением его осложнений и последствий.
При первичном появлении пациента путём сбора консилиума определяется направление курса терапии. Если нет возможности провести радикальную терапию, может назначаться как паллиативное, так и симптоматическое лечение.
Симптоматическое лечение бывает следующих видов:
- Хирургическое вмешательство – проводится не в зоне опухоли, а при воздействии её на некоторые другие органы и части тела, тем самым облегчается состояние пациента;
- Применение медикаментов – пациенту назначаются обезболивающие, противорвотные, противовоспалительные препараты для облегчения его состояния. Могут применяться витамины, гормоны, психотропные средства;
- «Санирующая» операция – нерадикальное удаление опухоли;
- Лучевая терапия – может проводиться на область метастаза в кости с целями обезболить или оказать противовоспалительное действие;
- Химиотерапия – применяется только для нивелирования симптоматики.
Даже на I стадии могут возникать депрессивные состояния, требующие медикаментозной помощи.
Симптоматическое лечение может проводиться как при отсутствии симптоматики, так и при её наличии.
Хирургическое вмешательство и пересадка костного мозга и стволовых клеток
В основном при лечении неходжкинской лимфомы не возникает острая необходимость в оперативном вмешательстве, применяется оно не часто. В первую очередь применяется лучевая и химиотерапия. Только лишь удаление поражённого лимфоузла не приведёт к полному излечению.
Но периодически может возникать потребность в заборе материала для изучения, а также для излечения последствий и осложнений или пересадка костного мозга и стволовых клеток, в этом случае врачи могут прибегнуть к назначению хирургического вмешательства.
Обычно те пациенты, что подвергались оперативному вмешательству, а впоследствии – химиотерапии, имели более низкое качество жизни, нежели те пациенты, что лечились только лучевой и химиотерапией.
Но в некоторых случаях операция нужна, к примеру, для пациентов с лимфомой кишечника.Лучевая терапия
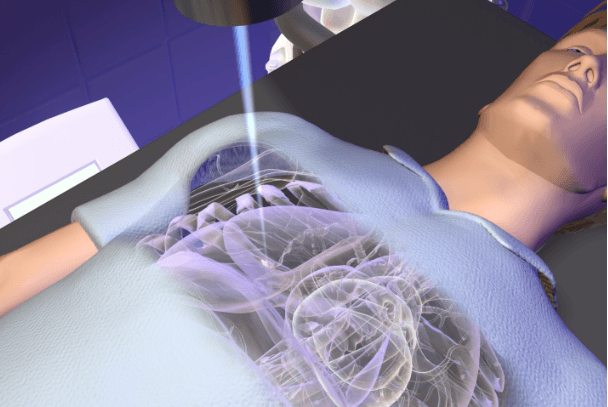
Лучевая терапия применяется в основном в комплексе с химиотерапевтическим воздействием.
Их очерёдность бывает разной, но в основном изначально проводится химиотерапия, а затем может быть произведено дополнение лучевым воздействием.
В процессе лучевой терапии рентгеновскими лучами нивелируются раковые клетки. Лучи направляются прямиком на поражённую область, при этом доза облучения составляет 40 грэй.
Применяется на I и II стадиях заболевания.Другие методы лечения и помощи
 Могут применяться следующие методы:
Могут применяться следующие методы:
- Рецидив-терапия – проводится с помощью Рутуксимаба и его аналогов;
- Установка венозных устройств для мгновенного доступа – имплантируются устройства для проведения инъекций и взятия крови на анализ. Применяется для больных, которым проводится долгий курс химиотерапии;
- Наблюдение за пациентом – каждый 3-4 недели проводится осмотр больного даже при видимом улучшении.
Где пройти лечение?
В таблице приведены только некоторые клиники зарубежного направления и находящиеся на территории России:
| Город, страна | Название клиники | Курс | Стоимость анализа |
| Москва, Россия | Клиника «Медицина» | Химиотерапия (сеанс) | От 6000 руб. без учёта лекарств |
| Санкт-Петербург, Россия | Городской онкологический диспансер | Химиотерапия (курс) | От 10000 руб. |
| Германия | Академическая клиника Золинген | Системная химиотерапия (курс) | От 100 000 руб. |
Инвалидность при лимфоме
Больным лимфомой может быть присвоена группа инвалидности, зависит она от степени тяжести заболевания:
- I группа инвалидности присваивается тем больным, лимфома которых протекает в одной из последних стадий (III и IV). Также при отсутствии реакции на терапию, при прогрессировании тяжёлой степени анемии, при наличии инфекции тяжёлых форм. В этом случае пациент оказывается ограниченным в способностях к самообслуживанию и передвижению;
- II группа инвалидности присваивается пациентам с промежуточной стадией между II и III, при малой степени злокачественности, при эффективности лечения, но с ограниченными возможностями к передвижению и самообслуживанию. Может быть осуществлена работа на дому или в специальных условиях;
- III группа инвалидности присваивается больным с низкой стадией лимфомы, при отсутствии осложнений и развития патологии. При высокой злокачественности, но длительной и стойкой ремиссии, при ограничении трудовой возможности для корректного трудоустройства или для снижения объёма работ.
Прогнозы
Прогноз патологии оценивается по шкале опухоли в виде баллов.
При достижении 2 баллов прогноз положительный, от 2 до 3 – неопределённый, более 3 – неблагоприятный.Если аномалию удалось выявить только на поздней стадии, шансы на излечение невелики. На продолжительность в 5 лет общая выживаемость составляет около 30%. В случае, когда лечение не предпринимается или не даёт положительного результата, летальный исход возможен практически у 100% больных.
Если терапия проходит корректно, то прогнозы на пятилетку таковы:
- 95% — положительный;
- 75% — промежуточный;
- 60% — отрицательный;
- 80% рецидивов в первый год;
- 5% рецидивов во второй год.
Излечить заболевание полностью невозможно, но можно продлить срок жизни пациента до 10 лет.
У детей сроки на выживание выше.Профилактика
Как таковой профилактики не существует, но могут проводиться мероприятия по нивелированию возможных первопричин возникновения аномалии. Среди них:
- Своевременное и полное излечение инфекций;
- Поддержка иммунитета;
- Снижение пребывания под солнечными лучами;
- Борьба с лишним весом;
- Уменьшение или отказ от иммунодепрессантов;
- Снижение пребывания в неблагоприятных экологически местах, в местах, где много токсичных и ядовитых испарений и веществ;
- Придерживаться правильного режима, корректного питания;
- Не употреблять излишне алкоголь, отказаться от сигарет;
- При нахождении в группе риска постоянно наблюдаться у врача.
Её невозможно излечить полностью, но при своевременном обращении к врачу и выявлении её на ранней стадии можно на время остановить патологию и продлить срок жизни пациента на несколько лет.