Узнаем все про острый лимфобластный лейкоз
Среди многочисленных онкологических заболеваний крови наиболее распространенным является острый лимфобластный лейкоз. Болезнь начинает свое развитие в костном мозге, затем через лимфу поражает все органы и системы.
Заболевание проявляется неожиданно и характеризуется острым течением. Без соответствующей терапии смерть пациента наступает в течение нескольких месяцев.
Содержание
Что это такое
На долю острого лимфобластного лейкоза приходится 80% всех случаев злокачественного поражения системы кроветворения.
Чаще всего лейкемия встречается у детей в возрасте 1-7 лет, причем девочки болеют реже, чем мальчики. Среди взрослого населения недуг встречается в десять раз реже. У детей острый лимфобластный лейкоз является первичным заболеванием, в то время как у взрослых проявляется как осложнение другого заболевания крови — хронического лимфоцитарного лейкоза.
Что такое острый лимфобластный лейкоз?
Болезнь представляет собой злокачественное заболевание кроветворной системы, при котором в костном мозге увеличивается количество незрелых лимфобластов.Как протекает заболевание
В норме в костном мозге идет постоянное обновление лейкоцитов. При ОЛЛ не происходит их созревание, а недозревшие клетки начинают бесконтрольно делиться. Постепенно здоровые клетки вытесняются больными, что приводит к прекращению образования тромбоцитов, эритроцитов и других кровяных телец.
Лейкоз развивается в костном мозге, затем неконтролируемое деление незрелых клеток продолжается в селезенке, лимфоузлах.

Классификация болезни
В ВОЗ принята классификация острого лимфобластного лейкоза в зависимости от вида патологически развивающихся клеток. Выделяют следующие типы заболевания:
- Пре-пре-В-клеточный.
- Пре-В-клеточный.
- В-клеточный.
- Т-клеточный.
Наибольшая активность В-клеток в костном мозге наблюдается в 3 года, поэтому на этот возраст и приходится пик заболевания острым лимфобластным лейкозом у детей.
Т-клеточный лейкоз диагностируется, преимущественно, в 15 лет, так как в этом возрасте максимально продуцируются Т-клетки.
У взрослых В-клеточный лимфобластный лейкоз проявляется чаще после 60 лет. В среднем возрасте (20-50) лет наиболее распространен хронический миелолейкоз.
Посмотрите видео про эту болезнь
Причины
Причины острой лимфобластной лейкемии до сих пор не уточнены. Есть предположение, что виновником возникновения ОЛЛ являются хромосомные аберрации (ошибки в развитии).
Эти нарушения формируются в процессе внутриутробного развития, что способствует развитию острого лимфобластного лейкоза у новорожденных. Данные предположения основаны на том факте, что при возникновении ОЛЛ у одного из близнецов, болезнь рано или поздно проявится у второго.
Однако, не во всех случаях генные мутации оборачиваются развитием ОЛЛ, для этого необходимо воздействие внешних факторов.К основным факторам, способствующим развитию острого лейкоза, относят:
- Длительное воздействие радиации. Так в Японии после ядерного удара и в Чернобыле после катастрофы резко возросло количество заболевших. У больных после лечения злокачественных опухолей лучевым воздействием ОЛЛ возникает в 12% случаев. Также в группе риска находятся люди, длительно проживающие в неблагоприятном, с точки зрения радиации, районе и подвергавшиеся частым рентгенологическим исследованиям.
- Воздействие токсических веществ, например, при работе на химпроизводстве. Самым опасным является бензол, который проникает сквозь кожу, накапливается в тканях. Под его воздействием меняется ДНК кровяных клеток. Если женщина во время беременности имела контакт с хлором или токсическими лаками, это повышает риск появления ОЛЛ у ребенка.
- Прием цитостатических препаратов (Имуран, Сарколизин, Циклофосфан), применяемых для лечения опухолей.
- Неправильное питание беременной, которое заключается в употреблении продуктов с повышенным содержанием нитратов и консервантов.
- Генетические болезни новорожденного (синдром Дауна, синдром иммунодефицита, целиакия) также повышают вероятность развития острого лимфобластного лейкоза у детей.
- Генетическая предрасположенность. Человек наследует не само заболевание, а предрасположенность генов к мутированию.
Вирус, провоцирующий лейкемию, не выявлен. Однако, есть предположение, что ретровирус HTLV содержит гены, способные превратить здоровую клетку в злокачественную. Но научного обоснования вирусной теории пока нет.
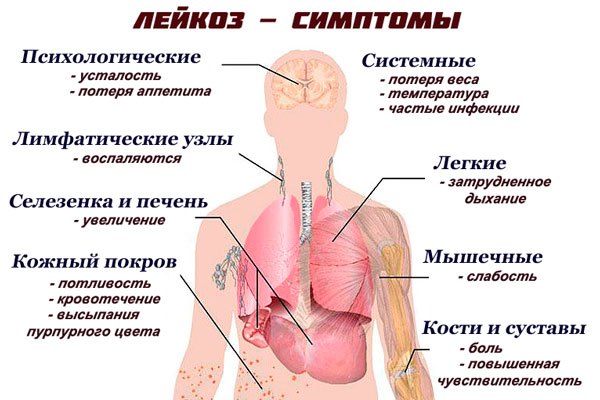
Симптомы
В начале заболевание протекает скрыто. Первые симптомы острого лимфобластного лейкоза проявляются уже через несколько лет течения болезни. На прогрессирующей стадии лимфобласты образуются стремительно: в неделю их вес достигает 3-4% от веса больного.
Всего выделяют 4 стадии ОЛЛ:
- Предлейкозная.
- Острая стадия.
- Ремиссия.
- Терминальная стадия.
На острой стадии процессы нормального кроветворения подавлены, поэтому симптомы являются ярко выраженными. На стадии ремиссии яркость проявления уменьшается, особенно у взрослых, лейкоз переходит в хроническую форму (хлл).
Должны насторожить следующие признаки острого лимфобластного лейкоза:
- небольшое повышение температуры без причины;
- бледность кожи;
- повышенная утомляемость, слабость;
- беспричинные высыпания на теле;
- боли в суставах;
- уплотнение лимфоузлов;
- частые простудные заболевания;
- дискомфорт в области селезенки.
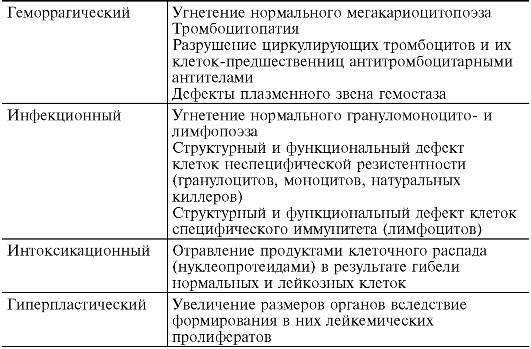
По мере прогрессирования заболевания у пациента развиваются следующие синдромы:
- Синдром интоксикации. Проявляется субфебрильной температурой, вялостью, общим ухудшением самочувствия.
- Гиперпластический синдром. Говорит о поражении раковыми клетками внутренних органов. При этом у больного присутствуют: увеличение селезенки, печени, боли в животе, боли в суставах и костях.
- Анемический синдром. Возникает из-за малого количества эритроцитов. У присутствуют наблюдаются все признаки анемии: головокружение, вялость, плохой аппетит.
- Геморрагический синдром. Из-за малого количества тромбоцитов возникают частые кровотечения из носа, кровоточивость десен, появляются синяки и гематомы на теле без физического воздействия. На поздней стадии нередки случаи желудочного и кишечного кровотечения.
- Инфекционный синдром. По причине угнетенного иммунитета организм не может сопротивляться инфекциям, поэтому постоянно возникает инфицирование ранок, пациент часто и продолжительно болеет. Нередко развивается грибковая инфекция.
Диагностика
Диагностика острого лимфобластного лейкоза начинается с опроса пациента, внешнего осмотра, сбора анамнеза.
Для подтверждения диагноза применяют следующие методы диагностики:
- Общий анализ крови.
- Биохимия крови.
- УЗИ внутренних органов и лимфоузлов.
- Миелограмма.
- Люмбальная пункция.
- Рентген грудной клетки.
- Иммунофенотипирование.
Общий анализ крови
У больного лейкемией в крови обнаруживается:
- очень высокий уровень лейкоцитов (до 300);
- повышенный СОЭ (более 15);
- низкий гемоглобин (менее 50);
- малое число тромбоцитов и эритроцитов (до 1-1,5);
- снижение ретикулоцитов до 20%;
- отсутствие клеток переходных форм, есть только много недозрелых и очень мало созревших.
Биохимия крови
Биохимический анализ при лейкозе дает следующие показатели:
- повышение мочевина и мочевой кислоты;
- увеличение уровня билирубина;
- повышенное число гамма-глобулина.
Миелограмма
Миелограмма (стернальная пункция) — это диагностический метод, при котором исследуется микроскопический мазок из костного мозга.
Биоматериал берут из грудины. Отклонение показателей свидетельствуют о следующих процессах:
Отклонение показателей свидетельствуют о следующих процессах:
- Увеличенное соотношение «эритроциты-лейкоциты» — хронический миелолейкоз.
- Повышенные на 20% бласты — острый лейкоз.
- Повышение количества базофилов — острый лейкоз.
- Повышенные базофилы — хронический миелолейкоз.
Люмбальная пункция
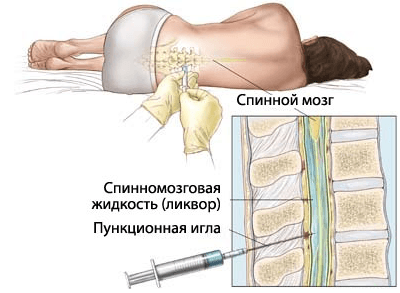 Люмбальная (спинно-мозгновая) пункция пациентам с лейкозом назначается для определения стадии онкологического процесса.
Люмбальная (спинно-мозгновая) пункция пациентам с лейкозом назначается для определения стадии онкологического процесса.
С помощью исследования можно увидеть, в каком состоянии находится нервная система и другие ткани организма. На основании анализа пациентов с лейкозом делят на группы риска, исходя из этого назначается лечение.
Пункция представляет собой процедуру забора спинальной жидкости из позвоночника. В районе поясницы в позвоночник вводится игла, с помощью которой производят забор биоматериала.
Это исследование проводится под местной анестезией.УЗИ
При остром лимфобластном лейкозе проводят ультразвуковое исследование печени и селезенки, чтобы установить степень их поражения, изменения размеров органов. Также возможно выявить образование инфильтрата в других органах. На снимках хорошо видно увеличение и структуру лимфоузлов, которые подвергаются изменениям при раке крови.
Рентген
 Рентганография грудной клетки помогает выявить инфильтрацию легких, а также возможные метастазы, распространившиеся на другие органы при поздней стадии лейкоза.
Рентганография грудной клетки помогает выявить инфильтрацию легких, а также возможные метастазы, распространившиеся на другие органы при поздней стадии лейкоза.
Биоспсия яичек
Эту процедуру проводят детям с подозрением на лейкоз. Анализ показывает патологические изменения в тканях.
При лейкозе у мальчиков инфильтрат скапливается в яичках, это можно выявить при биопсии.Иммунофенотипирование
Этот метод определяет поверхностные маркеры крови. С его помощью выясняют, к какому виду лейкоза относится заболевание и утверждают схему лечения.
Цитохимическое исследование
Цитохимическое исследование представляет собой анализ крови, который обнаруживает присутствие определенных веществ в крови при онкологии. Для диагностики лейкоза исследуются лейкоциты. При ОЛЛ в крови диагностируются следующие отклонения:
- повышение щелочной и кислойфосфатазы;
- положительная реакция на полисахариды.
Цитогенетическое исследование
Цитогенетическое исследование назначают для выявления аномалий в хромосомах и построения прогноза заболевания.
Острый лимфобластный лейкоз у детей
Острый лимфобластный лейкоз у детей встречается чаще, чем у взрослых. Большинство заболевших — это дети в 3-6 лет. Болезнь имеет первичный характер, чаще всего является следствием генных мутаций во время внутриутробного развития.
Симптомы лейкоза у детей на начальном этапе выражены неярко.Родители должны обратить внимание на следующие изменения состояния малыша:
- вялость, утомляемость;
- бледность кожи;
- плохой аппетит;
- частые простудные заболевания;
- носовые кровотечения;
- небольшое повышения температуры без причин.
Прогноз заболевания у детей является неоднозначным. Для болезни характерны рецидивы. При выявлении и начале лечения на ранней стадии пятилетней выживаемости можно добиться в 80% случаев. При рецидиве выживаемость не превышает 40%.
Лечение
Лечение острого лимфобластного лейкоза осуществляется следующими методами:
- Химиотерапия.
- Лучевая терапия.
- Трансплантация стволовых клеток.
Химиотерапия
Химиотерапия — это лечение сильнодействующими химическими препаратами, которые уничтожают раковые клетки. На этапе интенсивного лечения назначается стандартный набор препаратов полихимиотерапии:

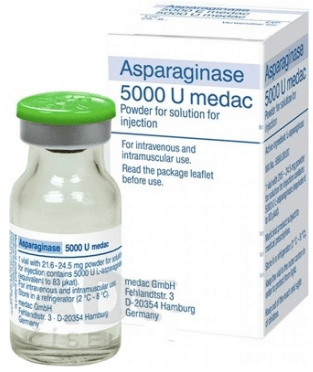
Эти средства оказывают токсическое воздействие на организм, поэтому вызывают множество побочных эффектов:
- сильную тошноту, рвоту, диарею;
- цистит;
- нарушение функции почек и печени;
- тромобоцитопению, анемию;
- головную боль, головокружение, нарушение сна.
- аллергические реакции.
Препараты поддерживающей терапии
Для снижения токсического воздействия назначают препараты поддерживающей терапии:
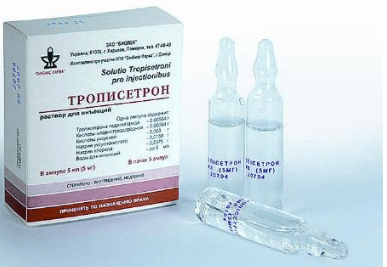

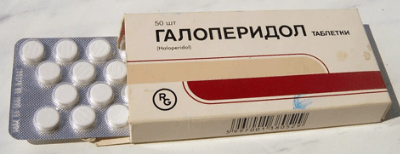
Другие
Также для снижения риска инфицирования по необходимости назначают антибиотики, противогрибковые препараты (флуконазол). Тромбоцитопению лечат средствами для свертывания крови (тромбоцин).
Рвотные позывы купируются с помощью метоклопрамида.Лучевая терапия
Это облучение организма высокими дозами радиации.
Данный способ используют при тяжелом состоянии пациента, когда болезнь затронула нервную систему и образовались лейкозные опухоли. Обычно проводят внутреннюю лучевую терапию, когда радиоактивное вещество вводится с помощью иголок непосредственно в место опухоли. Для пациента этот вид лечения имеет тяжелые последствия, так как радиация действует разрушительно на все клетки, в том числе, здоровые.
Трансплантация стволовых клеток.
Стволовые клетки донора вводят в костный мозг для замещения ими патологических клеток. Эту процедуру проводят после химиотерапии.
Донорские клетки приживаются в течение 2-3 недель и начинают продуцировать здоровые кровяные тельца.Биологическая терапия
Этот метод лечения предполагает задействовать собственные силы организма в борьбе с болезнью Для этого вводят препараты, повышающие иммунитет и стимулирующие иммунную систему.
Самый популярный препарат — Интерферон Альфа. Это иммуномодулятор с противоопухолевым действием. Действует на клеточные мембраны, угнетает рост опухолевых клеток.
Вводят внутривенно с помощью капельниц или внутримышечно. Курс лечения подбирается индивидуально. Побочные эффекты: лихорадка, боли в костях, повышение температуры, тошнота, нарушение пищеварения, головокружение, скачки АД, нервозность, сонливость.
Противопоказания: лактация, болезни сердца и щитовидной железыЛечение в тяжелых случаях
На последней стадии раковые клетки проявляют свою злокачественность в полной мере. Нарушается работа всех органов и систем. Смерть пациента неизбежна. Когда становится ясно, что все лечебные мероприятия не принесут эффекта, то пациенту проводится паллиативная терапия, направленная на облегчение его страданий. Возможна лучевая терапия или пересадка костного мозга для того, чтобы замедлить развитие болезни.
Невыносимую боль купируют сильнодействующими обезболивающими (морфин, омнопон). Для предотвращения кровотечений проводят переливание крови.
Если больной не в состоянии принимать пищу из-за сильной рвоты, то питательные вещества доставляют с помощью капельниц.Длительность курса лечения
Протокол лечения подбирается индивидуально, в соответствии с этапом болезни и состоянием пациента. Терапия проводится в несколько этапов:
- Подготовка. Пациенту вводят пробные дозы химпрепаратов для привыкания организма. Иначе человек может погибнуть от отравления продуктами распада лейкозных клеток.
- Этап индукции. Используют комплекс препаратов, чтобы добиться гибели большего числа лейкозных клеток. Лечение длится 2 месяца до достижения ремиссии.
- Этап интенсивной терапии. Заключается в проведении интенсивной химиотерапии в течение 2-4 месяцев, чтобы закрепить результат предыдущего этапа.
- Этап реиндукции. Повторение индукционного этапа, чтобы убить последние раковые клетки.
- Этап восстановления. В этот период пациенту вводят небольшие дозы лекарства, чтобы достичь стойкой продолжительной ремиссии.
Прогноз
Острый лимфобластный лейкоз имеет благоприятный прогноз в 80% случаев. Пятилетняя выживаемость после рецидива составляет 30-40%. Если рецидив отсутствует в течение 5 лет, то больной считается полностью излеченным.
Во многом благоприятный прогноз определяется следующими факторами:
- ранним началом лечения;
- молодым возрастом пациента;
- неизмененным состоянием ЦНС;
- наличием нормального количества лейкоцитов после лечения;
- позитивными реакциями организма на терапию через месяц лечения.
- отсутствием поражения внутренних органов.
Стоит помнить, что течение болезни непредсказуемо.
Самый благоприятный прогноз может обернуться смертью пациента и наоборот.Причины смерти при лейкозе
Острый лейкоз опасен своими осложнениями, от которых наступает смерть больного. Угнетается иммунная система, поэтому пациент может умереть от банальной инфекции. Из-за малого числа тромбоцитов повышается риск кровотечений, любая царапина может обернуться большой кровопотерей.
Раковые клетки воздействуют на головной мозг и ЦНС, что приводит к параличу.
Статус больного после проведенного курса лечения
После проведенного лечения врач устанавливает статус больного, который зависит от эффекта терапии.
Основные статусы больного:
- Активная болезнь продолжается, то есть эффекта от лечения нет, требуется сменить тактику терапии.
- Присутствуют остаточные явления недуга. Лимфобластные клетки выявляются только с помощью специальной методики, стандартные обследования их не обнаруживают. Это свидетельствует о неблагоприятном прогнозе и высоком риске рецидива.
- Болезнь в стадии ремиссии. Симптомы болезни исчезли, лейкоциты в пределах нормы, бласты в крови не превышают 5%.
Ситуация осложняется скрытым течением болезни на начальных стадиях. Даже если удается добиться стойкой ремиссии, велик риск рецидива или возникновения других онкологических заболеваний. Химиотерапия также не проходит бесследно. Часто в организме происходят необратимые изменения, которые не позволяют человеку жить полноценной жизнью. Острый лимфобластный лейкоз у взрослых после 60 лет практически не оставляет шансов на выживание, организм пожилого пациента не в силах бороться со страшной болезнью.
После успешного лечения больные длительное время стоят на учете у гематолога, регулярно проходят обследования. Им следует вести здоровый образ жизни и беречься от стрессов и инфекционных заболеваний.